Перейти к:
Карцинома околощитовидной железы у пациентки с многоузловым зобом и хронической болезнью почек: трудности диагностики и лечения (наблюдение из практики)
https://doi.org/10.14341/osteo13125
Аннотация
В статье представлено клиническое наблюдение первичного гиперпаратиреоза тяжелого течения с нетипичной локализацией карциномы околощитовидной железы (ОЩЖ) у пациентки С. 59 лет, которая длительно наблюдалась по месту жительства по поводу «хронического тубулоинтерстициального нефрита с исходом в нефросклероз», вторичного гиперпаратиреоза на фоне хронической болезни почек (ХБП) С3–4 смешанного генеза, остеопороза и многоузлового эутиреоидного коллоидного зоба. В июле 2021 г. пациентка была направлена в ФГБУ «НМИЦ эндокринологии» Минздрава России ввиду сохранения чрезвычайно высокого уровня паратгормона (ПТГ) на фоне терапии кальцимиметиком — цинакальцетом. В ходе обследования подтвержден первичный гиперпаратиреоз (ПГПТ), образование левой ОЩЖ, субклинический тиреотоксикоз при наличии многоузлового зоба, дефицит витамина D. Проведены исследования минерального обмена и костного метаболизма, оценка структурных и функциональных изменений почек, костной системы, а также инструментальное обследование (УЗИ и сцинтиграфия с однофотонной эмиссионной компьютерной томографией (ОФЭКТ/КТ)) ОЩЖ и щитовидной желез (ЩЖ) до и после оперативного лечения (параденомэктомия, гемитиреоидэктомия). После удаления единым блоком интратиреоидной опухоли (карциномы) околощитовидной железы и левосторонней гемитиреоидэктомии, развилась гипокальциемия («синдром голодных костей»), однако уровень ПТГ вскоре вновь превысил референсные значения. Прослежена динамика показателей в течение 18 мес, данных за рецидив не получено. Сохраняющееся повышение ПТГ расценено нами как вторичное на фоне ХБП С4. После удаления карциномы ОЩЖ и на фоне проводимой комплексной терапии остеопороза антирезорбтивным препаратом деносумабом, препаратами нативного витамина D и активными метаболитами витамина D, препаратами кальция наблюдается значительный прирост минеральной плотности костной ткани (МПК), отсутствие повторных переломов.
Заключение. У пациентов с ХБП на додиализной стадии и высоким уровнем ПТГ необходимо проводить дифференциальный диагноз между ПГПТ и вторичным гиперпаратиреозом (ВГПТ). Тяжелое течение ПГПТ может свидетельствовать о наличии карциномы ОЩЖ.
Ключевые слова
Для цитирования:
Аверкина А.А., Золотарева Р.А., Ким И.В., Бондаренко Е.В., Абросимов А.Ю., Дегтярев М.В., Мамедова Е.О., Белая Ж.Е., Рожинская Л.Я. Карцинома околощитовидной железы у пациентки с многоузловым зобом и хронической болезнью почек: трудности диагностики и лечения (наблюдение из практики). Остеопороз и остеопатии. 2023;26(2):10-20. https://doi.org/10.14341/osteo13125
For citation:
Averkina A.A., Zolotareva R.A., Kim I.V., Bondarenko E.V., Abrosimov A.Yu., Degtyarev M.V., Mamedova E.O., Belaya Zh.E., Rozhinskaya L.Ya. Parathyroid carcinoma case-report in a patient with multinodular goiter and chronic kidney disease: difficulties in diagnosis and treatment (observation from practice). Osteoporosis and Bone Diseases. 2023;26(2):10-20. (In Russ.) https://doi.org/10.14341/osteo13125
АКТУАЛЬНОСТЬ
Первичный гиперпаратиреоз (ПГПТ) занимает третье место по распространенности среди эндокринных заболеваний после сахарного диабета и патологии щитовидной железы, его частота во взрослой популяции составляет в среднем 1–2% [1]. Наиболее часто при ПГПТ выявляется солитарная аденома ОЩЖ (80–85% случаев), реже гиперплазия и множественное поражение (до 15%), рак (карцинома) ОЩЖ встречается примерно в 1% наблюдений [2]. Рак ОЩЖ — редкая патология, характеризующаяся тяжелым течением и высокой смертностью вследствие выраженной гиперкальциемии [3]. Кроме того, у большинства пациентов диагностируются выраженные костные и почечные осложнения гиперпаратиреоза, а у некоторых определяются симптомы местного и отдаленного распространения метастазов [4]. Предоперационная диагностика рака ОЩЖ представляет серьезную проблему, так как в настоящее время отсутствуют абсолютно специфические клинические, лабораторные, инструментальные критерии). Диагноз «карцинома околощитовидной железы» возможно поставить при наличии инвазивного роста опухоли и местных или отдаленных метастазов. Хирургическое лечение в настоящее время является единственным эффективным методом лечения ПГПТ. Выживаемость пациентов после удаления опухоли «единым блоком» с окружающей клетчаткой и тканями составляет до 90 % в течение 5 лет и до 70 % в течение 10 лет. Учитывая отсутствие специфических маркеров рака ОЩЖ, на сегодняшний день приходится ориентироваться лишь на сочетание некоторых клинико-лабораторных признаков (табл. 1). Пациентов с верифицированным диагнозом ПГПТ рекомендуется отнести в группу риска злокачественного поражения ОЩЖ при наличии следующих признаков:
- сочетание повышения альбумин-скорректированного кальция более 3 ммоль/л и одного из продольных размеров образования ОЩЖ более 3 см;
- повышение уровня ионизированного кальция крови более 1,6–1,7 ммоль/л;
- симптомы «масс-эффекта» при отсутствии других объемных образований и операций в области шеи в анамнезе.
- к прогностически неблагоприятным факторам в отношении рецидива заболевания также относят метастазы в лимфатические узлы на момент постановки диагноза, наличие отдаленных метастазов и нефункционирующие «немые» карциномы ОЩЖ [3].
Таблица 1. Сравнительная таблица клинических и биохимических проявлений
злокачественного и доброкачественного новообразований ОЩЖ.
Адаптировано из [5]
|
Признаки |
Аденома ОЩЖ |
Карцинома ОЩЖ |
|
Соотношение ж/м |
4/1 |
1/1 |
|
Уровень общего кальция крови, ммоль/л |
2,7–2,9 |
>3 |
|
Ионизированный кальций, ммоль/л |
<1,6 |
> 1,7 |
|
Уровень иПТГ, пг/мл |
<2(N)* |
>3–10(N) |
|
Манифестация заболевания |
50–60 лет |
40–50 лет |
|
Пальпируемое образование |
<2 % |
30–76% |
|
Фиброзно-кистозный остеит |
5% |
40–75% |
|
Нефролитиаз |
10–15% |
40% |
|
Сочетание костной и почечной патологии |
редко |
40–50% |
|
Асимптомное течение |
60–80% |
5% |
|
Объем образования, см³ |
<3 |
>3 |
|
УЗ признаки |
Гиперэхогенность Ровный контур Однородная структура |
Гипоэхогенность Неровный, нечеткий контур Неоднородная структура Наличие метастазов |
Примечание: ж — женщины, м — мужчины,
иПТГ — интактный паратгормон, N — норма.
ОПИСАНИЕ СЛУЧАЯ
Пациентка С. 59 лет наблюдалась по месту жительства у нефролога и эндокринолога по поводу «хронического тубулоинтерстициального нефрита с исходом в нефросклероз», вторичного (третичного?) гиперпаратиреоза на фоне ХБП С3–4, многоузлового эутиреоидного коллоидного зоба. Также у пациентки наблюдались гипертоническая болезнь в течение 6 лет, гиперурикемия, признаки нефрокальциноза, которые являлись факторами, предрасполагающими к ХБП. Наследственность по гиперпаратиреозу, мочекаменной болезни, ХБП — не отягощена.
Из анамнеза известно, что в 2017 г. появились жалобы на слабость, плохой аппетит, похудание на 6 кг, боли в костях голеней, спине, стала отмечать снижение роста. При обследовании выявлена железодефицитная анемия, хроническая болезнь почек 3 стадии (креатинин 140–150 мкмоль/л, рСКФ — 40–45 мл/мин/1,73 м²), которая постепенно прогрессировала до 4 стадии к 2019 г. (повышение креатинина сыворотки крови до 195 мкмоль/л — скорость клубочковой фильтрации (СКФ) по формуле CKD-EPI 24 мл/мин/1,73 м2). В январе 2019 г. впервые выявлено повышение ПТГ до 4000 пг/мл, повышение общего кальция сыворотки крови до 3,3 ммоль/л, затем отмечено повышение ПТГ до 5000 пг/мл. По месту жительства состояние было расценено как третичный гиперпаратиреоз на фоне ХБП и дефицита витамина D, инициировано лечение цинакальцетом в дозе 60 мг в сутки, что позволяло лишь сдерживать нарастание гиперкальциемии при сохранении высокого уровня паратгормона. В марте 2021 г. определены следующие показатели: ПТГ 2074 пг/мл, кальций общий 3,06 ммоль/л, фосфор 0,95 ммоль/л, креатинин 212,9 мкмоль/л, гиперурикемия до 458 ммоль/л. По данным УЗИ почек от 03.2021 г. признаки нефросклероза и кальцинаты левой почки до 1,5 мм (впервые обнаружены в 2017 г.). По результатам рентгеновской остеоденситометрии от 04.2021 г. Минеральная плотность кости (МПК) в шейке левого бедра -2,7SD, в поясничном отделе позвоночника L1–L4 -2,3SD по Т-критерию. Специфической терапии остеопороза не проводилось ввиду снижения экскреторной функции почек, за исключением колекальциферола по 2000 МЕ ежедневно (исходный уровень 25(OH)D в крови — 17 нг/мл)
В течение 20 лет наблюдалась по поводу многоузлового эутиреоидного зоба. Ежегодно проводилось УЗИ щитовидной железы, по данным УЗИ от 03.2021 — общий объем железы — 46,4 см³, изоэхогенные образования, неоднородной структуры, с кистозной дегенерацией, максимальным размером 30*32*31 мм, позади левой доли гипоэхогенное образование неоднородной структуры с мелкими кальцинатами размерами 26*20*21 мм. Двукратно выполнялась тонкоигольная аспирационная биопсия (ТАБ) в 2011 и 2019 годах, в заключении: цитограмма коллоидного зоба (Bethesda II). В 2019 г. определен уровень кальцитонина в крови с целью исключения медуллярного рака ЩЖ — менее 2 пг/мл.
В 2021г. была госпитализирована в ФГБУ “НМИЦ эндокринологии” Минздрава России ввиду сохранения чрезвычайно высокого уровня ПТГ и прогрессирования костных нарушений (клинически — усиление болей в костях, снижение роста, появление кифоза) и ХБП до С4 на фоне терапии кальцимиметиком — цинакальцетом. При поступлении беспокоили тянущие боли в области шеи, неприятные ощущения при глотании, выраженная мышечная слабость, утомляемость, головные боли, ощущение перебоев в работе сердца. При осмотре обращала на себя внимание выраженная кифотическая деформация грудной клетки, сколиоз, наличие складок кожи на спине и боках (симптом «лишней кожи»), уменьшение расстояния между реберными дугами и гребнями подвздошных костей; также пациентка отмечала снижение роста за всю жизнь на 9 см. Кожа бледная сухая, пульс 88 в 1 мин. АД 160/90 мм рт. ст.. Щитовидная железа увеличена до 1 ст. преимущественно за счет левой доли с множественными узлами, безболезненная, плотная.
В ходе обследования в ФГБУ «НМИЦ эндокринологии» Минздрава России подтвержден ПГПТ: на фоне гиперкальциемии (Са скорр. на альбумин 2.71 ммоль/л) зафиксировано повышение сывороточной концентрации ПТГ до 1915 пг/мл (15–65), на фоне регулярного приема цинакальцета 60 мг в сутки и длительно некомпенсированного дефицита витамина D (11.8 нг/мл) (табл. 2), а также гипомагниемии (0,64 ммоль/л). Кальциурия не оценивалась ввиду значительного снижения СКФ (до 28 мл/мин/1,73 м²). Проведена топическая диагностика: при УЗИ (рисунок 1) не визуализировано объемное образование околощитовидной железы из-за большого объема конгломерата узлов в левой доле щитовидной железы (European Thyroid Imaging Reporting and Data System — EU-TIRADS 3). Проведена планарная сцинтиграфия с ОФЭКТ/КТ с Tc-99m — Технетрила (MIBI) (рисунок 2), в ходе которой и была определена необычная локализация образования: «левая доля ЩЖ была представлена конгломератным узловым образованием неоднородной структуры, к задней поверхности средней трети левой доли щитовидной железы прилежит образование с четкими ровными контурами овоидной формы гомогенной структуры, размерами 32х37х82 мм, в верхней трети данного образования отмечается гипераккумуляция радиофармпрепарата (РФП); в местах типичного расположения паращитовидных желез дополнительных образований, накапливающих РФП, не определялось. В других областях шеи и верхнего средостения патологического очагового накопления РФП не выявлено.
Таблица 2. Лабораторные показатели пациентки С. в динамике.
|
Показатель/дата |
02.07.2021 |
09.09.2021/10.09.2021 (на следующий день после операции) |
15–16.09.2021 (через неделю после операции) |
14.12.2021/20.12.2021 (через 3 мес после операции) |
22.04.2022/26.04.2022 (через 7 мес после операции) |
21.01.2023 (через 18 мес после операции) |
Референсные значения |
|
Паратгормон интактный (ПТГ), пг/мл |
1915 |
3224 / 23.83 |
286.6 |
220.7 / 275.3 |
286.6 / 304.5 |
333.7 |
15–65 |
|
Кальций общий, ммоль/л |
2.79 |
1.82 / 1.98 |
1,93 |
2.39 / 2.37 |
2.24 / 2.51 |
2.23 |
2.15–2.55 |
|
Альбумин-скорректированный кальций, ммоль/л |
2.71 |
- |
1.85 |
2.27 / 2.21 |
2.172 / 2.352 |
2.126 |
|
|
Кальций ионизированный, ммоль/л |
1.34 |
0.84 / 1.02 |
- |
1.09 / 1.08 |
- |
- |
1.03–1.29 |
|
Фосфор, ммоль/л |
1.06 |
- |
0.92 |
1.08 / 1.07 |
0.75 |
1.04 |
0.74–1.52 |
|
Щелочная фосфатаза, Ед/л |
714 |
- |
- |
132.0 |
82 |
104 |
40–150 |
|
25(OH)витамин D, нг/мл |
11.8 |
- |
17.1 |
- |
- |
44,7 |
30–100 |
|
Остеокальцин, нг/мл |
- |
- |
193.5 |
136.8 |
- |
62.21 |
15–46 |
|
С-концевой телопептид коллагена 1 типа (b-cross laps), нг/мл |
- |
- |
0.418 |
0.47 |
0.255 |
0.265 |
0.3–1.1 |
|
Креатинин, мкмоль/л |
172.4 |
173.1 |
257.5 |
239.3 / 235.6 |
204.1 |
211.4 |
50–98 |
|
рСКФ (CKD-EPI), мл/мин/1,73 м² |
28 |
27 |
17 |
19 |
22 |
21 (проба Реберга — 19) |
|
|
ТТГ, мМЕ/л |
0.05 |
- |
1.22 |
1.76 |
1.046 |
1.943 |
0.25–3.5 |
|
Т4 свободный, пмоль/л |
12.4 |
- |
10.9 |
13.8 |
- |
14.02 |
9–19 |
|
Гемоглобин, г/л |
107 |
- |
113 |
126 |
120 |
130 |
112–153 |
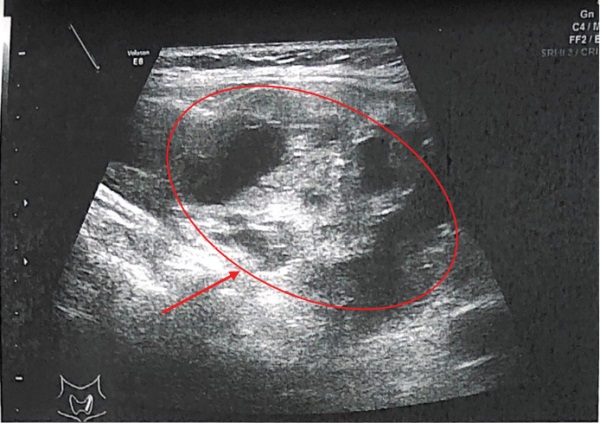
Рисунок 1. Ультразвуковое исследование щитовидной железы
(стрелкой указан конгломерат узлов).
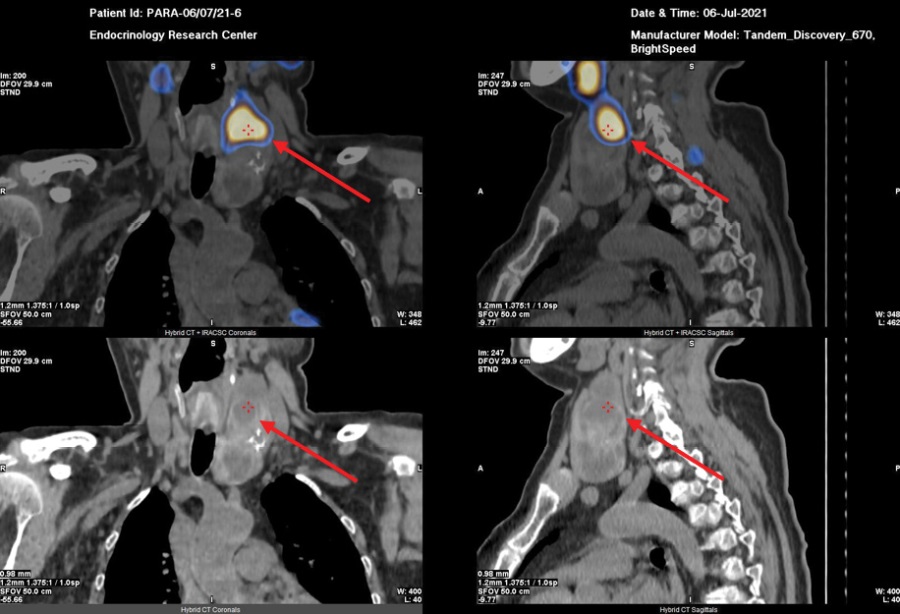
Риcунок 2. Планарная сцинтиграфия с ОФЭКТ/КТ с Tc-99m — Технетрила (MIBI).
Выполнена ТАБ образования слева: смыв с иглы на ПТГ более 5000 пг/мл.
Также был подтвержден тяжелый остеопороз с наличием множественных компрессионных переломов позвоночника (в теле позвонков Th11 (до 23% потери костной массы), Th10 (до 25%), Th9 (до 21%)) (рисунок 3).
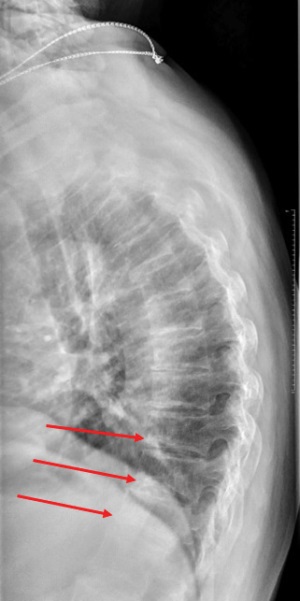
Рисунок 3. Рентгенография грудного отдела позвоночника в боковой проекции
(стрелками указаны компрессионные переломы позвонков).
По данным рентгеновской денситометрии (DEXA) максимальное снижение МПК достигало -3,1 SD по Т-критерию в поясничном отделе позвоночника. С целью снижения гиперкальциемии до проведения хирургического лечения и лечения тяжелого вторичного остеопороза был назначен Деносумаб 60 мг п/к 1 раз в 6 мес [6].
На основании клинической картины и проведенного обследования установлен основной диагноз: Первичный гиперпаратиреоз тяжелого течения, костно-висцеральная форма. Паратирома верхней левой ОЩЖ; осложнения основного заболевания: Компрессионные переломы позвонков Th11 (до 23% потери массы), Th10 (до 25%), Th9 (до 21%). ХБП С4 ст.. Остеопороз (снижение МПК до -3,1SD в поясничном отделе позвоночника), вторичное нарушение пуринового обмена; сопутствующие заболевания: Многоузловой зоб. Субклинический тиреотоксикоз вследствие функциональной автономии конгломератного зоба. ИБС. Пароксизмальная форма фибрилляции предсердий. Артериальная гипертензия 3ст, риск ССО 4. ХСН 1ст, 2ФК. Нефрогенная анемия. Дефицит витамина D.
В хирургическом отделении ФГБУ “НМИЦ эндокринологии” Минздрава России в сентябре 2021г. выполнено оперативное вмешательство — удаление левой верхней ОЩЖ единым блоком с левой долей ЩЖ (хирург к.м.н. И. В. Ким).
При ревизии в проекции левой доли щитовидной железы определялся единый конгломерат, состоящий из кистозной опухоли, размерами 7,0х5,0х5,0 см, располагающейся от верхнего до нижнего полюсов левой доли щитовидной железы и уходящей загрудинно и собственно левой долей, расположенной медиально от кистозной опухоли. Под контролем возвратно-гортанного нерва слева, единым блоком, выполнено удаление опухолевого конгломерата. Граница резекции — перешеек щитовидной железы. Кроме того, удалены вся прилегающая к образованию клетчатка с лимфатическими узлами.
По данным гистологического исследования выставлен диагноз: рак околощитовидной железы pT1NxR0 (ВОЗ 2017), многоузловой зоб.
Макроскопически удаленный тканевой фрагмент, имеющий вид конгломерата узловых образований представлен левой долей щитовидной железы с ОЩЖ общим размером 7,5х5,0х1,0 см, весом 48,0 г. На периферии одного из узловых образований ОЩЖ определяется кистозная полость 2,5 см в наибольшем измерении с гладкой внутренней поверхностью. Ближе к центру указанное узловое образование серо-желтого цвета максимальным размером 2,0 см. Кроме того, определяются узловые образования, расположенные в плоскости хирургического разреза, на некотором отдалении от него, а также по границе хирургического разреза в виде инкапсулированного узла бледно-коричневого цвета 1,4 см в диаметре. Левая доля щитовидной железы с множеством узловых образований пестрого вида за счет чередования участков коричневого, бурого и серо-коричневого цвета.
Микроскопически (рисунок 4) опухоль околощитовидной железы с диффузно-узловым типом роста, участками выраженного фиброза стромы и признаками прорастания в окружающую фиброзную и жировую ткань, с протрузией в тонкостенные сосуды и сомнительными признаками васкулярной инвазии интимно прилежит к ткани левой доли щитовидной железы. Последняя представлена множеством узловых образований микро-нормо-макрофолликулярного строения с выраженными вторичными дегенеративно-дистрофическими изменениями (фиброзом, отложения солей кальция и кристаллов холестерина, кровоизлияния различной давности).
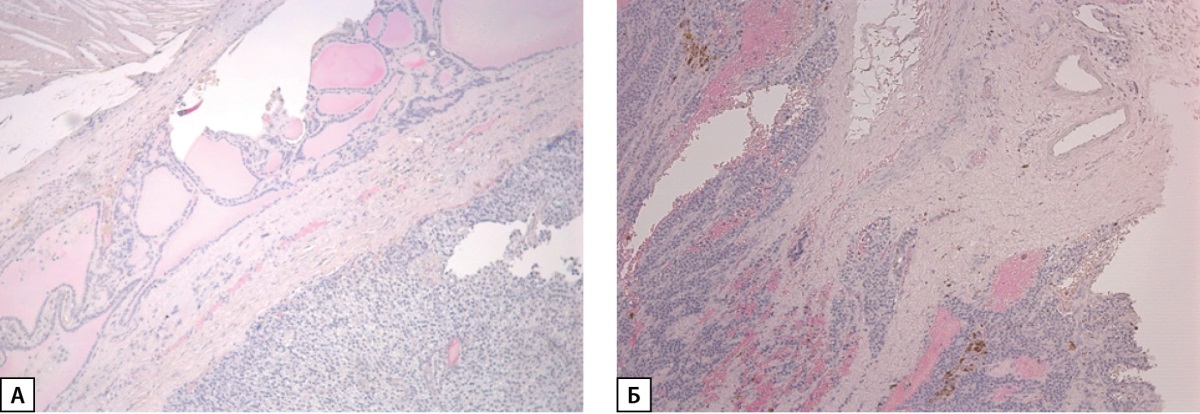
Рисунок 4. Гистологическое исследование:
А — Новообразование ОЩЖ солидного строения
с утолщенной фиброзной капсулой вокруг опухолевого узла
с прилежащей тканью зобно-измененной щитовидной железы; ув.100;
Б — Новообразование околощитовидной железы с диффузным ростом
и прорастанием в толщу окружающей фиброзной ткани
с прослойками зрелой жировой ткани;
васкулярная инвазия не обнаружена; ув. 100.
Иммуногистохимическое исследование серийных срезов с использованием антител к эндотелиальным клеткам CD31 лишь в одном из срезов обнаружена инвазия тонкостенного сосуда в окружающей опухоль фиброзной ткани (рисунок 5). Кроме того, обнаружена диффузная экспрессия паратгормона, очаговая — парафибрамина, Уровень пролиферативной активности по экспрессии Ki67 в «горячих» точках составляет до 7%.
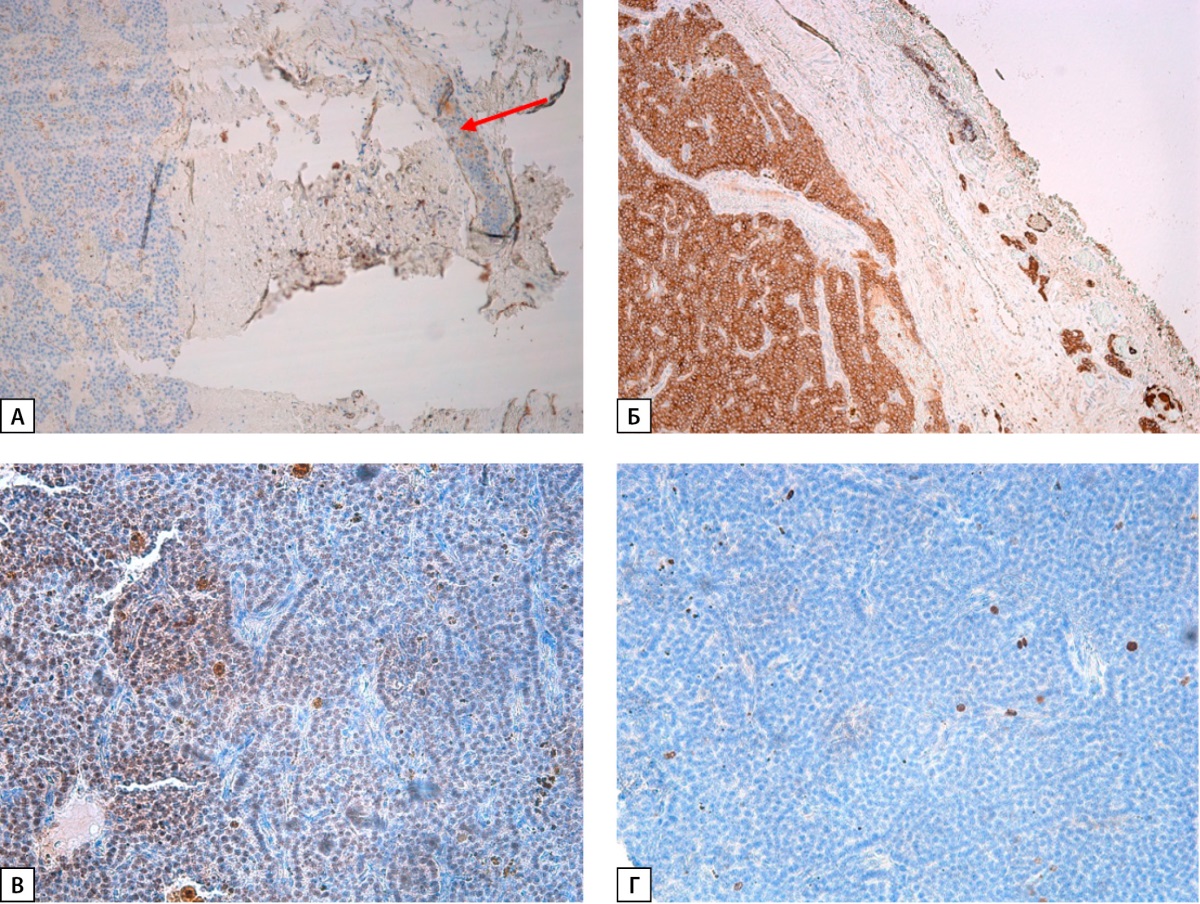
Рисунок 5. Иммуногистохимическое исследование новообразования околощитовидной железы:
А — исследование с эндотелиальным маркером CD31
(сосудистая инвазия указана стрелкой) ув. 100;
Б — диффузная экспрессия паратгормона. ув. 100;
В — очаговая экспрессия парафибрамина. ув.200;
Г — ядра единичных опухолевых клеток позитивны
в реакции к маркеру пролиферативной активности Ki67 ув. 200.
В раннем послеоперационном периоде развилась послеоперационная гипокальциемия: кальций ионизированный 0.91 ммоль/л (1.03–1.29), кальций общий 1.87 ммоль/л, ПТГ снизился с 3224 пг/мл до 273.5 пг/мл (через 15 мин после удаления образования), затем до 23.83 (15–65) пг/мл в первые сутки. Однако уже на четвертые сутки уровень ПТГ вырос до 124.6 пг/мл на фоне сохранявшегося дефицита витамина D (25(OH)D 17.1 нг/мл), что потребовало назначения препаратов кальция (Кальция карбонат 2000–3000 мг в сутки), нативного витамина D (колекальциферол 3000 МЕ) и аналога витамина D (альфакальцидол до 3 мкг в сутки). Примечательным фактом являлось то, что у пациентки не было выраженных клинических проявлений гипокальциемии: отсутствовали как явная тетания, так и скрытая (симптомы Хвостека и Труссо отрицательные).
В ходе динамического обследования в ФГБУ «НМИЦ эндокринологии» в декабре 2021 г. и в апреле 2022 г. данных за рецидив новообразования (карциномы) ОЩЖ по данным УЗИ не получено (эхографические признаки и объем правостороннего многоузлового зоба, без динамики (EU-TIRADS 3)). Клинически состояние пациентки значительно улучшилось: меньше слабость, боли в грудном и поясничном отделе позвоночника, нет тошноты, улучшился аппетит, прибавила массу тела на 6 кг, расширилась повседневная активность. Тем не менее в декабре 2021 г. сохранялось повышение ПТГ до 220,7 пг/мл при нормокальциемии (кальций, скорректированный на альбумин — 2,27 ммоль/л, кальций ионизированный 1,09 ммоль/л (1,03–1,29)), фосфор 1,08 ммоль/л (0,74–1,52), на фоне приема 2 мкг альфакальцидола, 3000 мг кальция карбоната в сутки. Эти показатели при хорошем самочувствии пациентки, отсутствии прогрессирования ХБП и нефролитиаза свидетельствовали о вторичном повышении ПТГ в ответ на сниженную СКФ, тенденцию к гипокальциемии и низкий уровень 25(ОН)D, без рецидива опухоли ОЩЖ. При обследовании в апреле 2022 г. сохранялся ВГПТ (ПТГ 286,6 пг/мл) при уровне кальция, скорректированного на альбумин, по нижней границе референсного интервала — 2,17 ммоль/л, нормальном уровне фосфора 0,75 ммоль/л (0,74–1,52).
При обследовании в ФГБУ «НМИЦ эндокринологии» в январе 2023 г. состояние пациентки стабильно удовлетворительное, СКФ — без значительной динамики, в пределах ХБП С4. Через 18 мес после операции сохраняется высокий уровень ПТГ (333.7 пг/мл) при нормальных показателях кальция, фосфора, щелочной фосфатазы. По данным рентгеновской денситометрии при сравнении с результатами 2021 г. с положительной динамикой в позвоночнике (+6,5%), лучевой кости (+12,8%), бедренной кости (+16,0%) на фоне проводимой антиостеопоротической терапии деносумабом. При проведении МРТ позвоночника в январе 2023 г. дополнительно выявлены компрессионные переломы, ранее не диагностированные при рентгенографии: Th7 (до 43,2 % потери массы), Th6 (до 35,7%), Th8 (до 36.7%), Th9 (до 30.9%), Th10 (до 28.3%), Th11 (до 33%), Th 5 (до 6%), Th3 (до 20,6%), Th5 (до 23,0%), Th12 (до 20,5%). Принимая во внимание наличие компрессионных переломов, значительную положительную динамику МПК, рекомендовано продолжить антирезорбтивную терапию деносумабом, препаратами витамина D.
Для исключения рецидива ПГПТ выполнено УЗИ ЩЖ и ОЩЖ: в правой доле ЩЖ в в/3- в н/3 (на задней поверхности) — образование размерами: 1,7х1.2х0.8см, без четкой капсулы, средней эхогенности, с мелкими жидкостными зонами; в перешейке образование размерами: 1,9х1,5х1.2см, с четкими контурами, смешанной структуры. Проведена пункционная биопсия образования в области перешейка ЩЖ — смыв на ПТГ — 8.38 пг/мл, что не подтвердило принадлежность данного образования ткани ОЩЖ. По результатам цитологического исследования — в соответствии с критериями классификационной системы Bethesdа: доброкачественное образование, диагностическая категория II.
Данные сцинтиграфии от января 2023: на раннем и отсроченном снимках отмечается повышенное накопление РФП в проекции правой доли щитовидной железы и перешейка. При ОФЭКТ-КТ без контрастирования (поздняя фаза). В местах типичного расположения ОЩЖ, других областях шеи и верхнего средостения патологического очагового накопления радиоиндикатора не выявлено. В правой доле ЩЖ и перешейке визуализируются узловые образования. Обращает внимание более интенсивное накопление РФП в узловом образовании нижней трети правой доли ЩЖ. Заключение: узел правой доли щитовидной железы, накапливающий 99mTc-технетрил. В других областях зоны исследования патологического очагового накопления РФП не выявлено.
Динамика показателей костного метаболизма и гормонов отражена в таблице 2.
После гемитиреоидэктомии функция ЩЖ осталась сохранной — уровень ТТГ 1,22 мМЕ/л, Т4 св. 10,89 пмоль/л, таким образом, ранее наблюдавшиеся признаки субклинического тиреотоксикоза, вероятно, можно расценивать как проявления автономной активности конгломерата узлов левой доли щитовидной железы. Эутиреоидное состояние сохранялось как через 3, через 18 мес после гемитиреоидэктомии.
Фильтрационная функция почек за время наблюдения сохраняется относительно стабильной, в рамках ХБП С4. По данным УЗИ почек наблюдаются микролиты, кисты и расширение ЧЛС обеих почек. Учитывая очень высокий риск сердечно-сосудистых осложнений, пациентка неоднократно консультирована нефрологом и кардиологом, проводилась коррекция антигипертензивной, противоанемической, гипоурикемической и гиполипидемической терапии, даны диетические рекомендации.
Планируется дальнейшее динамическое наблюдение пациентки, принимая во внимание верифицированную, по результатам окончательной гистологии, карциному ОЩЖ, с выраженными поражениями органов мишеней.
ОБСУЖДЕНИЕ
Представленный клинический случай, в первую очередь, иллюстрирует важность своевременной диагностики и назначения эффективного лечения ПГПТ во избежание развития множественных тяжелых осложнений. У пациентки С. повышение ПТГ в сочетании с гиперкальциемией впервые было выявлено уже на стадии ХБП С4, что позволяет предположить прогрессирование ХБП на фоне длительно нераспознанного течения ПГПТ. В американском исследовании с участием 9485 человек у 35% пациентов на момент установления биохимического диагноза «первичный гиперпаратиреоз» наблюдались поражения органов-мишеней — остеопороз (24%), нефролитиаз (10%), гиперкальциурия (5%)), через 5 лет после установления диагноза — уже у 62% нефролитиаза [7]. Вместе с тем, в анамнезе имеются и другие факторы, способные привести к развитию ХБП, такие как длительно некомпенсированные гипертоническая болезнь, гиперурикемия, рецидивирующая инфекция мочевыводящих путей. Обращает на себя внимание и тот факт, что состояние пациентки длительно ошибочно расценивалось как минеральные и костные нарушения при ХБП, в течение несколько лет проводилось консервативное лечение цинакальцетом (цинакальцет применяется как для лечения ВГПТ у взрослых пациентов с терминальной стадией почечной недостаточности, находящихся на диализе, так и для снижения выраженности гиперкальциемии у взрослых пациентов с карциномой паращитовидных желез или ПГПТ, при котором показана паратиреоидэктомия по результатам оценки концентрации кальция в сыворотке крови (согласно соответствующим рекомендациям по лечению), но ее выполнение не оправдано клинически или противопоказано), хотя уровень ПТГ стабильно многократно превышал референсные значения в сочетании со значительной гиперкальциемией и прогрессированием костных нарушений.
Безусловно, значительную сложность представляла и топическая диагностика образования ОЩЖ в составе конгломерата с узловыми образованиями ЩЖ, и здесь видна значимость современной радионуклидной диагностики в случаях сочетания патологии ЩЖ и ОЩЖ. Согласно данным исследования с участием 186 пациентов, фактором, положительно ассоциированным со степенью накопления РФП при планарной сцинтиграфии и ОФЭКТ/КТ при ПГПТ, является объем образований ОЩЖ, при этом при объеме ОЩЖ <0,215 см³, (что соответствует линейному размеру образований ОЩЖ ≤ 5мм), вероятность низкого или отсутствия накопления составляет 80% [9].
Хирургическое лечение являлось методом выбора, учитывая высокую вероятность злокачественного характера новообразования, низкую эффективность консервативной терапии Цинакальцетом в отношении контроля гиперкальциемии, наличие осложнений ПГПТ (ХБП, остеопороз), что одновременно представляло собой сложности при периоперационном ведении.
Трудности морфологической диагностики новообразований околощитовидной железы сопряжены с тщательным поиском доказательств инвазивного роста опухоли. Полагают, что признаки периневрального роста и прорастание в сосуды, скелетные мышцы или ткань щитовидной железы могут быть убедительными признаками злокачественности при первоначальном подозрении на инвазивный рост лишь в прилежащую соединительную ткань (последний не является доказательным в оценке злокачественности) [10]. В представленном случае удалось обнаружить наличие опухолевых структур в просвете кровеносного сосуда лишь в одном из серийных гистологических срезов при использовании иммуногистохимического окрашивания с маркером эндотелиальных клеток CD31. В литературе представлены свидетельства целесообразности иммуноокрашивания с антителами к парафибромину для дифференциальной диагностики доброкачественных опухолей и карциномы околощитовидной железы. В представленном случае очаговое отсутствие ядерной экспрессии CDC73 (парафибромина) может свидетельствовать о злокачественности опухолевого процесса. Однако точность иммуногистохимической оценки злокачественного потенциала опухолей околощитовидной железы, основанная на результате реакции с антителами к парафибромину, равно как к маркеру пролиферативной активности Ki-67 не может быть признана абсолютной [11][12]
Длительно недиагностированная гиперпродукция ПТГ с резким прекращением стимуляции остеокластов в послеоперационном периоде привела к тяжёлой, быстро развившейся гипокальциемии, потребовавшей назначения препаратов кальция и альфакальцидола в значительных дозах. Развитие гипокальциемии у пациентов с ПГПТ и наличием паратиреоидной остеодистрофии после успешно проведенной паратиреоидэктомии получило название синдром «голодных костей» [13]. Этот синдром выявляется у приблизительно 13% прооперированных пациентов с ПГПТ [14], у 25–90% пациентов с рентгенологическими признаками костной формы ПГПТ и только у 0–6% пациентов без признаков поражения скелета [14], при этом гипокальциемия может наблюдаться до 9 мес после операции [8].
У пациентки было выявлено несколько факторов, являющихся предикторами развития выраженной послеоперационной гипокальциемии. В ретроспективном исследовании, в ходе которого проанализированы данные 94 пациентов, прооперированных по поводу ПГПТ, было показано , что более продолжительные хирургические вмешательства (длительность операции (73,9±41,7 против 102,4±44,8 минут; p=0,001) и большая масса удаленных ОЩЖ (0,6 (0,3–8,0) против 0,8 (0,15–14,0) г; p=0,041) являлись факторами риска развития синдрома «голодных костей». Также чаще этот синдром возникал при высоких значениях ПТГ: 15,3 (6,1–63,7) против 22,4 (9,2–47,8) пмоль/л; p=0,003, а уровень ПТГ выше 45 пмоль/л (424,35 пг/мл) определял более чем 90% риск развития синдрома голодных костей [14]. В наблюдательном исследовании c участием 82 пациентов с ПГПТ «синдром голодных костей» развивался чаще среди пациентов старше 68 лет, с размерами образований более 1,7 см и при выполнении одновременно с паратиреоидэктомией вмешательств на щитовидной железе [15].
В исследованиях с участием пациентов, прооперированных по поводу ВГПТ на фоне ХБП, более высокий уровень иПТГ и щелочной фосфатазы, более низкий предоперационный уровень альбумин-скорректированного кальция и масса удаленных ОЩЖ также выделены как независимые факторы риска «синдрома голодных костей» [16][17].
В ходе предоперационной подготовки у пациентки выявлена и скорректирована гипомагниемия до 0,64 ммоль/л (в ходе ретроспективного анализа у пациентов с ПГПТ и гипомагниемией чаще встречались остеопороз, анемия и гиперкальциемический криз [8]). Дефицит магния снижает секрецию ПТГ и повышает резистентность к ПТГ костей и почек, что может свидетельствовать о заниженных результатах ПТГ [19]. По литературным данным, дефицит магния ассоциирован с нарушением синтеза витамина D и минерализацией костной ткани, что является самостоятельным фактором риска развития гипокальциемии [20].
Несмотря на запоздалое назначение антиостеопоротической терапии ввиду клинической инертности на амбулаторном этапе, в послеоперационном периоде удалось достичь значительного улучшения показателей МПК за весьма небольшой период времени — 6 мес, затем прирост МПК продолжался и к 18 мес после операции на фоне терапии деносумабом. Антирезорбтивная терапия деносумабом выбрана ввиду наличия компрессионных переломов, ХБП как лимитирующего фактора, а также ввиду необходимости дополнительной коррекции гиперкальциемии до операции [6][21]. Рекомендовано продолжить терапию при условии регулярного лабораторного контроля, принимая во внимание высокий риск развития гипокальциемии при наличии ВГПТ.
ЗАКЛЮЧЕНИЕ
Представлен клинический случай интратиреоидной аденокарциономы ОЩЖ в сочетании с многоузловым зобом, ПГПТ тяжелого течения, костно-висцеральной формы, впервые диагностированного на фоне уже развившейся ХБП С4 и тяжелого остеопороза с множественными компрессионными переломами позвоночника у женщины в постменопаузе. Описаны трудности топической диагностики интратиреоидной карциномы ОЩЖ, имеющиеся показатели-предикторы злокачественности образования (гиперкальциемия выше 3 ммоль/л, крайне высокий уровень ПТГ более 10 норм, большие размеры удаленной опухоли ОЩЖ — более 3 см), особенности протекания послеоперационного периода и факторы риска развития гипокальциемии — синдрома «голодных костей», подбор терапии минеральных нарушений и достигнутая значительная положительная динамика МПК поясничного отдела позвоночника и проксимального отдела бедра при отсутствии новых переломов и рецидива карциномы.
Этот случай является свидетельством того, что у пациентов с ХБП на додиализной стадии и высоким уровнем ПТГ в сочетании с гиперкальциемией необходимо исключать первичный/третичный гиперпаратиреоз. Тяжелое течение ПГПТ может свидетельствовать о наличии карциномы ОЩЖ.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источники финансирования. Аналитическая работа выполнена по инициативе авторов без привлечения финансирования. Лабораторные и инструментальные исследования проведены в рамках госпитализаций в ФГБУ «НМИЦ эндокринологии» за счет средств фонда ОМС.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Участие авторов. Каждый автор удовлетворяет всем четырем международным критериям авторства в проведении исследования и подготовки статьи.
Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Согласие пациента. Пациентка добровольно подписала информированное согласие на публикацию персональной медицинской информации в обезличенной форме. Сканированное изображение подписанного информированного согласия направлено в редакцию в виде отдельного файла вместе с рукописью и другими сопровождающими документами.
Список литературы
1. Bollerslev J, Rejnmark L, Zahn A, et al. European expert consensus on practical management of specific aspects of parathyroid disorders in adults and in pregnancy: recommendations of the ESE Educational Program of Parathyroid Disorders (PARAT 2021). Eur J Endocrinol. 2022;186(2):R33-R63. doi: https://doi.org/10.1530/EJE-21-1044
2. Мокрышева Н. Г., Еремкина А. К., Слащук К. Ю. и др. Атипическая аденома околощитовидной железы с клинически агрессивным течением первичного гиперпаратиреоза: наблюдение из практики // Эндокринная хирургия. — 2018. — Т. 12. — №1. — С. 55-63. doi: https://doi.org/10.14341/serg9587
3. Rodgers SE, Perrier ND. Parathyroid carcinoma. Curr Opin Oncol. 2006;18(1):16-22. doi: https://doi.org/10.1097/01.cco.0000198019.53606.2b
4. Ким И.В., Кузнецов Н.С., Кузнецов С.Н. Рак околощитовидных желез // Клиническая и экспериментальная тиреоидология. — 2011. — Т. 7. — №3. — С. 22-29. doi: https://doi.org/10.14341/ket20117322-29
5. Khan AA, Guyatt G, Ali DS, et al. Management of hypoparathyroidism. J Bone Miner Res. 2022;37(12):2663-2677. doi: https://doi.org/10.1002/jbmr.4716
6. Рожинская Л. Я., Гронская С. А., Мамедова Е.О. и др. Эффективность деносумаба при остеопорозе различной этиологии в реальной клинической практике // Остеопороз и остеопатии. — 2021. — Т. 23. — №2. — С. 136.
7. Assadipour Y, Zhou H, Kuo EJ, et al. End-organ effects of primary hyperparathyroidism: A population-based study. Surgery. 2019;165(1):99-104. doi: https://doi.org/10.1016/j.surg.2018.04.088
8. Na D, Tao G, Shu-Ying L, et al. Association between hypomagnesemia and severity of primary hyperparathyroidism: a retrospective study. BMC Endocr Disord. 2021;21(1):170. doi: https://doi.org/10.1186/s12902-021-00838-y
9. Слащук К.Ю., Дегтярев М.В., Румянцев П.О., и др. Факторы, ассоциированные со степенью накопления 99mTc-МИБИ при планарной сцинтиграфии и ОФЭКТ/КТ в опухолях околощитовидных желез при первичном гиперпаратиреозе // Современная онкология. — 2022. — Т. 24. — №1. — С. 98-105. doi: https://doi.org/10.26442/18151434.2022.1.201252
10. Erickson LA, Mete O, Juhlin CC, et al. Overview of the 2022 WHO Classification of Parathyroid Tumors. Endocr Pathol. 2022;33(1):64-89. doi: https://doi.org/10.1007/s12022-022-09709-1
11. Kameyama K, DeLellis RA, Lloyd RV, et al. Parathyroid carcinomas: can clinical outcomes for parathyroid carcinomas be determined by histologic evaluation alone? Endocr Pathol. 2002;13(2):135-139. doi: https://doi.org/10.1385/ep:13:2:135
12. Tan MH, Morrison C, Wang P, et al. Loss of parafibromin immunoreactivity is a distinguishing feature of parathyroid carcinoma. Clin Cancer Res. 2004;10(19):6629-6637. doi: https://doi.org/10.1158/1078-0432.CCR-04-0493
13. Bandeira F, Cusano NE, Silva BC, et al. Bone disease in primary hyperparathyroidism. Arq Bras Endocrinol Metabol. 2014;58(5):553-561. doi: https://doi.org/10.1590/0004-2730000003381
14. Jakubauskas M, Beiša V, Strupas K. Risk factors of developing the hungry bone syndrome after parathyroidectomy for primary hyperparathyroidism. Acta Med Litu. 2018;25(1):45-51. doi: https://doi.org/10.6001/actamedica.v25i1.3703
15. Guillén Martínez AJ, Smilg Nicolás C, Moraleda Deleito J, et al. Risk factors and evolution of calcium and parathyroid hormone levels in hungry bone syndrome after parthyroidectomy for primary hyperparathyroidism. Endocrinol Diabetes y Nutr. 2020;67(5):310-316. doi: https://doi.org/10.1016/j.endien.2020.06.008
16. Wang M, Chen B, Zou X, et al. A nomogram to predict hungry bone syndrome after parathyroidectomy in patients with secondary hyperparathyroidism. J Surg Res. 2020;255(5):33-41. doi: https://doi.org/10.1016/j.jss.2020.05.036
17. Kritmetapak K, Kongpetch S, Chotmongkol W, et al. Incidence of and risk factors for post-parathyroidectomy hungry bone syndrome in patients with secondary hyperparathyroidism. Ren Fail. 2020;42(1):1118-1126. doi: https://doi.org/10.1080/0886022X.2020.1841655
18. Witteveen JE, van Thiel S, Romijn JA, Hamdy NA. Hungry bone syndrome: still a challenge in the post-operative management of primary hyperparathyroidism: a systematic review of the literature. Eur J Endocrinol. 2013;168(3):R45-R53. doi: https://doi.org/10.1530/EJE-12-0528
19. Blaine J, Chonchol M, Levi M. Renal control of calcium, phosphate, and magnesium homeostasis [published correction appears in Clin J Am Soc Nephrol. 2015;10(10):1886-1887]. Clin J Am Soc Nephrol. 2015;10(7):1257-1272. doi: https://doi.org/10.2215/CJN.09750913
20. Мокрышева Н.Г., Еремкина А.К., Ковалева Е.В. Хронический гипопаратиреоз у взрослых: клиническая картина, диагностика, лечение, динамический контроль // Ожирение и метаболизм. — 2018. — Т. 15. — №4. — С. 74-82. doi: https://doi.org/10.14341/omet9699
21. Рожинская Л.Я., Мамедова Е.О., Луценко А.С., и др. Применение деносумаба при различных вариантах течения остеопороза // Остеопороз и остеопатии. — 2017. — Т. 20. — №2. — С. 58-62. doi: https://doi.org/10.14341/osteo2017258-62
Об авторах
А. А. АверкинаРоссия
Аверкина Анастасия Алексеевна - аспирант кафедры эндокринологии №1 ИКМ им. Н.В. Склифосовского Первого МГМУ им. И.М. Сеченова.
117036, Москва, ул. Дм. Ульянова, д. 11
Researcher ID: AAT-7307-2020; Scopus Author ID: 57217022014
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Р. А. Золотарева
Россия
Золотарева Радмила Алексеевна - аспирант кафедры эндокринологии №1 ИКМ им. Н.В. Склифосовского Первого МГМУ им. И.М. Сеченова.
117036, Москва, ул. Дм. Ульянова, д. 11
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
И. В. Ким
Россия
Ким Илья Викторович – врач-хирург, кандидат медицинских наук, ведущий научный сотрудник отдела хирургии ФГБУ «НМИЦ эндокринологии» Минздрава РФ.
Москва
Scopus Author ID: 57223800114
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Е. В. Бондаренко
Россия
Бондаренко Екатерина Владимировна - врач-патологоанатом, кандидат медицинских наук, руководитель группы биобанкинга ФГБУ "НМИЦ эндокринологии" МЗ РФ.
Москва
Scopus Author ID: 57193508279
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
А. Ю. Абросимов
ГНЦ РФ ФГБУ «НМИЦ эндокринологии» Минздрава России
Россия
Абросимов Александр Юрьевич – доктор медицинских наук, профессор, заведующий отделом фундаментальной патоморфологии, ФГБУ "НМИЦ эндокринологии" МЗ РФ.
Москва
Scopus Author ID: 7005971091
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
М. В. Дегтярев
Россия
Дегтярев Михаил Владимирович - врач-радиолог, заведующий отделением радионуклидной диагностики ФГБУ "НМИЦ эндокринологии" МЗ РФ.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Е. О. Мамедова
Россия
Мамедова Елизавета Октаевна - врач-эндокринолог, кандидат медицинских наук, старший научный сотрудник отделения остеопороза и остеопатий ФГБУ "НМИЦ эндокринологии" МЗ РФ.
Москва
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Ж. Е. Белая
Россия
Белая Жанна Евгеньевна – врач-эндокринолог, доктор медицинских наук, заведующая отделением остеопороза и остеопатий ФГБУ "НМИЦ эндокринологии" МЗ РФ.
Москва
Scopus Author ID: 16506354000
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Л. Я. Рожинская
Россия
Рожинская Людмила Яковлевна – врач-эндокринолог, доктор медицинских наук, профессор, врач высшей категории, главный научный сотрудник отделения остеопороза и остеопатий ФГБУ "НМИЦ эндокринологии" МЗ РФ.
Москва
Scopus Author ID: 55121221200
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Дополнительные файлы
|
|
1. Рисунок 1. Ультразвуковое исследование щитовидной железы (стрелкой указан конгломерат узлов). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(139KB)
|
Метаданные ▾ | |
|
|
2. Риcунок 2. Планарная сцинтиграфия с ОФЭКТ/КТ с Tc-99m — Технетрила (MIBI). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(145KB)
|
Метаданные ▾ | |
|
|
3. Рисунок 3. Рентгенография грудного отдела позвоночника в боковой проекции (стрелками указаны компрессионные переломы позвонков). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(52KB)
|
Метаданные ▾ | |
|
|
4. Рисунок 4. Гистологическое исследование: А — Новообразование ОЩЖ солидного строения с утолщенной фиброзной капсулой вокруг опухолевого узла с прилежащей тканью зобно-измененной щитовидной железы; ув.100; Б — Новообразование околощитовидной железы с диффузным ростом и прорастанием в толщу окружающей фиброзной ткани с прослойками зрелой жировой ткани; васкулярная инвазия не обнаружена; ув. 100. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(388KB)
|
Метаданные ▾ | |
|
|
5. Рисунок 5. Иммуногистохимическое исследование новообразования околощитовидной железы: А — исследование с эндотелиальным маркером CD31 (сосудистая инвазия указана стрелкой) ув. 100; Б — диффузная экспрессия паратгормона. ув. 100; В — очаговая экспрессия парафибрамина. ув.200; Г — ядра единичных опухолевых клеток позитивны в реакции к маркеру пролиферативной активности Ki67 ув. 200. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(1MB)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Аверкина А.А., Золотарева Р.А., Ким И.В., Бондаренко Е.В., Абросимов А.Ю., Дегтярев М.В., Мамедова Е.О., Белая Ж.Е., Рожинская Л.Я. Карцинома околощитовидной железы у пациентки с многоузловым зобом и хронической болезнью почек: трудности диагностики и лечения (наблюдение из практики). Остеопороз и остеопатии. 2023;26(2):10-20. https://doi.org/10.14341/osteo13125
For citation:
Averkina A.A., Zolotareva R.A., Kim I.V., Bondarenko E.V., Abrosimov A.Yu., Degtyarev M.V., Mamedova E.O., Belaya Zh.E., Rozhinskaya L.Ya. Parathyroid carcinoma case-report in a patient with multinodular goiter and chronic kidney disease: difficulties in diagnosis and treatment (observation from practice). Osteoporosis and Bone Diseases. 2023;26(2):10-20. (In Russ.) https://doi.org/10.14341/osteo13125
JATS XML

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).





































