Перейти к:
Резолюция Национального междисциплинарного совета экспертов «Применение высокодозного витамина D для профилактики и лечения дефицита витамина D, в том числе у коморбидных пациентов, в практике эндокринологов, ревматологов, геронтологов и терапевтов/ВОП»
https://doi.org/10.14341/osteo13171
Аннотация
Было проведено заседание экспертного комитета для формирования рекомендаций по профилактике и лечению дефицита витамина D у различных групп пациентов. Комитет экспертов достиг консенсуса относительно возможности назначения профилактических доз колекальциферола в ежедневном, еженедельном и ежемесячном режимах для предотвращения дефицита витамина D без измерения его исходного уровня. Пациентам с низкотравматичными переломами и/или требующим назначение антирезорбтивного лечения при остеопорозе в случае невозможности измерения уровня 25(ОН)D рекомендовано назначение колекальциферола в дозе 50 000 МЕ. Лечебные дозы витамина D (50 000 МЕ в неделю) следует назначать пациентам с установленным дефицитом/недостаточностью витамина D (< 30 нг/мл). Учитывая распространенность дефицита витамина D в России, экспертный комитет предложил назначать всем людям профилактические дозы витамина D с ноября по апрель, в то время как пожилым (старше 65 лет) — в течение всего года. Пациентам с нарушением метаболизма витамина D, связанным с гиперкальциемией (генетическими нарушениями или гранулематозом), следует избегать приема витамина D. С другой стороны, пациенты с ожирением, нарушением всасывания и остеомаляцией нуждаются в более высоких дозах витамина D в течение более длительного периода времени. Высокодозный витамин D в матричной форме производства (ВDМФ, Девилам) — препарат для профилактики (преимущественно в интерметтирующем режиме) и лечения дефицита/недостаточности витамина D. Принимая во внимание быстрое достижение терапевтического эффекта, хорошую переносимость, безопасность препарата и удобство использования различных режимов введения для достижения большей приверженности пациентов лечению, комитет экспертов пришел к выводу, что (ВDМФ) (Девилам, 50 000 МЕ и 5000 МЕ) может быть рекомендован для применения в различных группах людей в соответствии с этим консенсусом.
Ключевые слова
Для цитирования:
Белая Ж.Е., Пигарова Е.А., Рожинская Л.Я., Арутюнов Г.П., Гиляревский С.Р., Дудинская Е.Н., Маркина Н.В., Мельниченко Г.А., Петунина Н.А., Скрипникова И.А., Ткачева О.Н., Шестакова М.В. Резолюция Национального междисциплинарного совета экспертов «Применение высокодозного витамина D для профилактики и лечения дефицита витамина D, в том числе у коморбидных пациентов, в практике эндокринологов, ревматологов, геронтологов и терапевтов/ВОП». Остеопороз и остеопатии. 2024;27(1):10-20. https://doi.org/10.14341/osteo13171
For citation:
Belaya Zh.E., Pigarova E.A., Rozhinskaya L.Ya., Arutyunov G.P., Gilyarevsky S.R., Dudinskaya E.N., Markina N.V., Melnichenko G.A., Petunina N.A., Skripnikova I.A., Tkacheva O.N., Shestakova M.V. Resolution of the National interdisciplinary expert council «The use of high-dose vitamin D for the prevention and treatment of vitamin D deficiency, including in comorbid patients, in the use of endocrinologists, rheumatologists, gerontologists and internists/GPS». Osteoporosis and Bone Diseases. 2024;27(1):10-20. (In Russ.) https://doi.org/10.14341/osteo13171
ВВЕДЕНИЕ
В Москве 02 декабря 2023 года состоялся Совет экспертов «По применению высокодозного колекальциферола (5000, 50 000 МЕ) для лечения и профилактики дефицита витамина D у коморбидных пациентов» с участием ведущих экспертов — эндокринологов, геронтологов, ревматологов, фармакологов и терапевтов, в рамках которого обсуждались новые возможности применения высокодозного витамина D у коморбидных пациентов, нуждающихся в коррекции дефицита или недостаточности витамина D.
Мы представляем консенсус по назначению высокодозного витамина D в матричной форме производства (ВDМФ, 5000 МЕ и 50 000 МЕ) в клинических условиях.
КОНСЕНСУС ЭКСПЕРТНОГО СОВЕТА
Дефицит витамина D — это состояние, характеризующееся снижением концентрации 25(ОН)D в крови ниже оптимального уровня, которое может приводить к снижению всасывания кальция в кишечнике, развитию вторичного гиперпаратиреоза и повышению риска переломов вследствие нарушения минерализации скелета (остеомаляции), а также миопатии [1][2].
Низкое содержание витамина D в большинстве продуктов питания само по себе представляет риск развития его дефицита, вероятность которого повышается при аллергии на молочный белок, непереносимости лактозы, вегетарианстве и веганстве [3]. Таким образом, основным источником витамина D становится образование его в коже под действием УФ-лучей. Однако на сегодняшний день имеются рекомендации по уменьшению времени пребывания на солнце и применению солнцезащитных кремов, уменьшающих синтез витамина D в коже на 95–98%. Способность кожи к продукции витамина D снижается с возрастом, и у пожилых лиц ниже по крайней мере в 3 раза в сравнении с молодыми людьми. Люди с темным тоном кожи имеют естественную защиту от ультрафиолетового излучения, и им требуется как минимум в 3–5 раз более длительная экспозиция солнечного излучения, чтобы выработать такое же количество витамина D, как человеку со светлой кожей [1][2]. История витамина D насчитывает более 100 лет, когда этот витамин был выделен, определены его источники и физиологическая роль в развитии такого заболевания, как рахит. Настоящим прорывом стало понимание того, как восполнять дефицит витамина D у детей при помощи искусственного УФ-облучения. В СССР существовала программа, целью которой было обеспечение населения, в первую очередь детей, пищевыми источниками витамина D (например, рыбой), а также запущена программа профилактики рахита у детей (кварцевание). Предпринятые меры дали результат. Количество детей с рахитом существенно снизилось, чуть позже были выпущены методические рекомендации с указанием лечебной курсовой дозы витамина D 15 000–25 000 МЕ в течение 30–40 дней.
С 2000-х гг. в клиническую практику широко внедрено определение уровня витамина D в сыворотке крови.
Общепризнанной является роль витамина D (D-гормона) в качестве гормона, участвующего в кальциево-фосфорном обмене. D-гормон необходим для всасывания кальция и нормальной минерализации скелета. Вместе с тем наличие рецептора к D-гормону во многих органах и тканях позволило говорить о его плейотропных эффектах [4–7]. Целый ряд когортных исследований показал связь между низким уровнем витамина D и риском развития тяжелых социально-значимых заболеваний, таких как онкологические и сердечно-сосудистые заболевания, остеопороз и патологические переломы, сахарный диабет, инфекционные заболевания, депрессия, и даже летальности. [6–16]. Результаты этих исследований привели к резкому повышению интереса к витамину D и оценке возможностей данного нутриента для профилактики социально-значимых заболеваний. Однако целый ряд рандомизированных контролируемых исследований применения витамина D или плацебо не показал преимуществ назначения колекальциферола по сравнению с плацебо у лиц с исходно достаточным уровнем витамина D (около 30 нг/мл) и его повышения до 50–60 нг/мл для предупреждения развития онкологических заболеваний, сахарного диабета, падений и переломов, летальности [17–20].
Вместе с тем результаты этих исследований не отменяют возможность негативного влияния дефицита витамина D на здоровье населения. Так, хотя в целом по популяции терапия витамином D не была эффективна для снижения риска больших кардиоваскулярных событий (нефатальный инфаркт миокарда, нефатальный инсульт и кардиоваскулярная смерть) у лиц с достаточным содержанием витамина D [21], следует обратить особое внимание на популяцию больных с выраженным дефицитом витамина D (уровень 25(ОН)D 0—9 нг/мл). Cогласно исследованию Biobank (проспективное когортное исследование UK Biobank, ≈500 000 пациентов в возрасте 37–73 лет), риск развития больших кардиоваскулярных событий у данной когорты пациентов повышается на 90%, и терапия витамином D у пациентов с выраженным его дефицитом может способствовать улучшению ситуации [22].
С учетом географического расположения Российской Федерации, климатических особенностей нашего региона и отсутствия обогащения витамином D продуктов питания, проблема дефицита витамина D является чрезвычайно актуальной. Очевидно, что устранение дефицита любого нутриента должно нести положительное влияние на здоровье населения, а устранение дефицита витамина D, который участвует во многих процессах как D-гормон, может иметь лучший терапевтический эффект и положительное влияние на здоровье населения.
Для выработки единого мнения и рекомендаций по применению колекальциферола в практике врачей первичного звена и врачей специалистов в России, а также в связи с появлением нового высокодозного препарата витамина D: колекальциферол 5000 (ВDМФ 5000) и колекальциферол 50 000 (ВDМФ 50 000) международных единиц (МЕ) в 1 таблетке в отечественной практике был собран экспертный совет ведущих специалистов. Одной из его задач было акцентировать внимание собравшихся на подготовке Алгоритма принятия решения для врача первичного звена. Следование этому алгоритму позволило бы терапевту или врачу общей практики (ВОП) в течение короткого времени, отведенного стандартами ОМС для приема во взрослой амбулаторной сети, определить пациентов группы риска, которым может быть назначен прием препаратов витамина D для восполнения дефицита/недостаточности этого нутриента без предварительной лабораторной диагностики, основываясь только на анамнезе и наличии у пациента определенных синдромов и состояний, существенно повышающих риск развития дефицита/недостаточности витамина D. Кроме того, предполагалось сориентировать врачей по выбору схем дозирования профилактического и лечебного приема колекальциферола в составе таблеток ВDМФ 5000 и 50 000 МЕ.
Эпидемиология дефицита витамина D
Согласно результатам различных исследований, до 80% всего населения Российской Федерации могут иметь недостаток или дефицит витамина D.
Были проведены эпидемиологические исследования в РФ на различных территориях, отличающихся по инсоляции и среднегодовой температуре, которые показали, что у 37% пациентов, не имеющих факторов риска, уровень витамина D был определен как крайне низкий. При оценке результатов, полученных на территориях РФ, можно наблюдать разные показатели, однако доля населения с дефицитом витамина D среди различных половых, возрастных и физиологических групп (дети, взрослые, беременные, мужчины, женщины) находятся в пределах от 56 до 96% [23] (рис. 1).
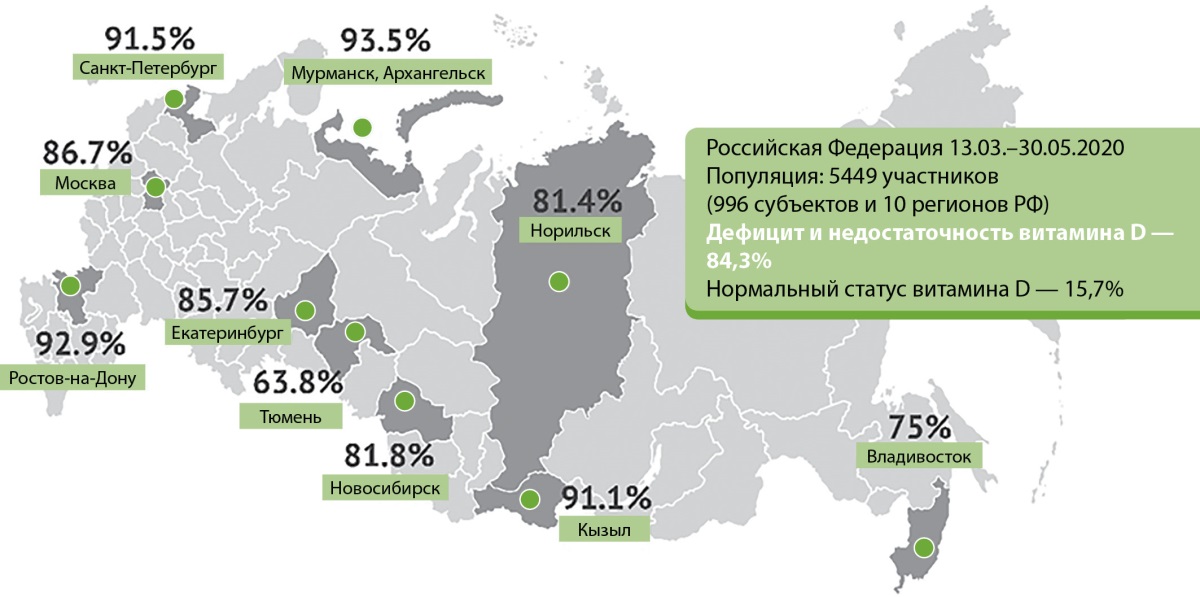
Рисунок 1. Распространенность недостаточности и дефицита витамина D в России.
Уровень дефицита витамина D не зависит от экономических условий. Определенная связь прослеживается в зависимости от времени года, однако даже в самые благополучные периоды частота дефицита витамина D остается высокой, в том числе у молодых людей [23] (рис. 2).
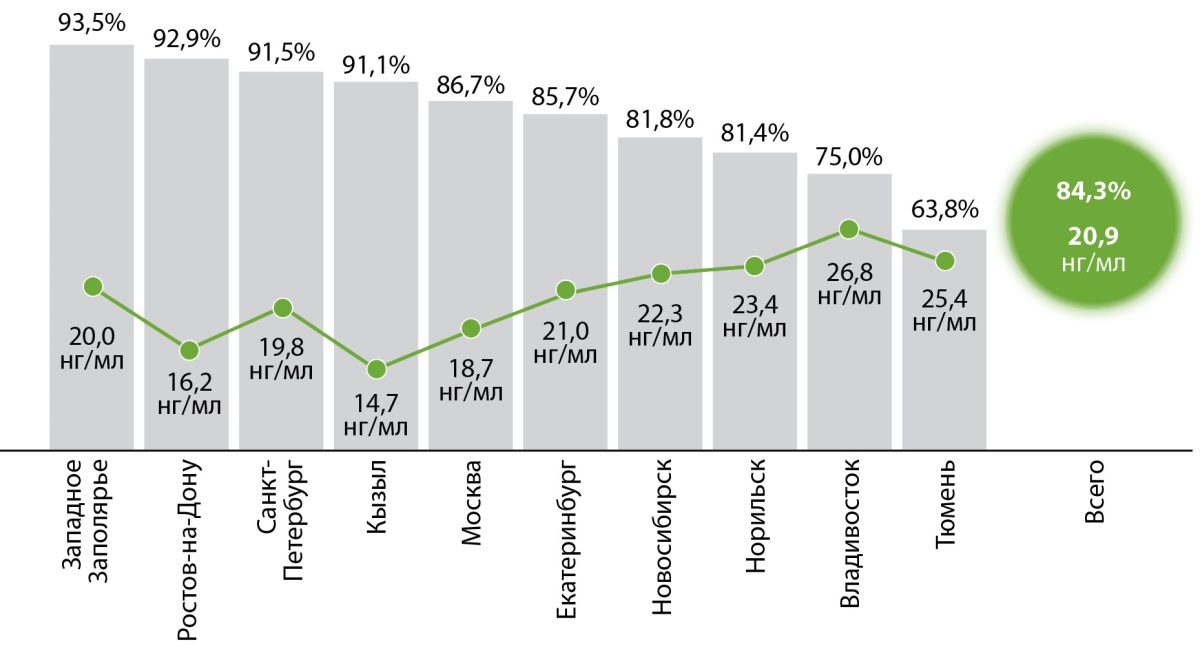
Рисунок 2. Распространеность дефицита/недостаточности витамина D (по регионам, в %)
и средний уровень 25(ОН)D (по регионам, в нг/мл).
Не менее печальная картина и в детской популяции. Несмотря на то, что для детей принята программа профилактики рахита, исследования показывают, что при обычном питании у детей старше 3 лет при формировании костной ткани наблюдается достаточно глубокий дефицит витамина D.
Распространенность дефицита витамина D увеличивается с возрастом и, с учетом ускоряющегося старения населения РФ, соответственно, необходимы корректирующие меры по устранению дефицита/недостатка витамина D. Своевременная и адекватная терапия витамином D у пожилых пациентов с дефицитом этого нутриента может способствовать улучшению заживления переломов, профилактике падений и коррекции саркопении, а также имеются данные о более высокой летальности в когортах с выраженным дефицитом витамина D по сравнению с группами населения с его нормальным содержанием [13][14][24][25].
В когортных исследованиях среди населения старшей возрастной группы прием витамина D в течение 12 месяцев положительно влиял на улучшение когнитивных функций пациентов с болезнью Альцгеймера и сосудистыми нарушениями [15][16].
Таким образом, в независимости от возраста, пола и региона проживания, население РФ, включая пожилых, взрослых, детей старше 3 лет, подростков и людей молодого возраста находится в группе высокого риска дефицита/недостаточности витамина D. Существуют специально выделенные группы населения с еще более высокой распространенностью дефицита витамина D, для которых можно рекомендовать активный скрининг на дефицит витамина D.
Совет экспертов особо отметил необходимость СКРИНИНГА НА ДЕФИЦИТ ВИТАМИНА D и внесения в Клиническое рекомендации положения о праве терапевта/врача общей практики назначать исследование уровня витамина D в сыворотке крови у пациентов, предрасположенных к развитию недостаточности/дефицита витамина D: остеопороз; остеомаляция; лица со скелетно-мышечной болью; хроническая болезнь почек; печеночная недостаточность; синдромы мальабсорбции (например, муковисцидоз, воспалительные заболевания кишечника, бариатрическая хирургия, радиационный энтерит); гиперпаратиреоз; хроническое лечение препаратами, влияющими на метаболизм витамина D (например, противосудорожными, противотуберкулезными препаратами, глюкокортикоидами, лекарствами от СПИДа, противогрибковыми средствами, холестирамином); хронические аутоиммунные заболевания (например, рассеянный склероз, ревматоидный артрит); беременные и кормящие женщины; пациенты домов престарелых или госпитализированные пациенты; пожилые люди (>65 лет) в целом; пожилые люди с падениями или нетравматическими переломами в анамнезе; заболевания, образующие гранулемы (например, саркоидоз, туберкулез, гистоплазмоз, бериллиоз, кокцидиомикоз); ожирение (ИМТ≥30 кг/м²); пациенты с болезнью Альцгеймера и сосудистыми нарушениями в анамнезе; пациенты, придерживающиеся вегетарианства или строгой диеты с целью быстрого снижения веса; пациенты монголоидной и негроидной расы (темной кожей, иммигрировавшие из другого региона).
На чем основано понятие целевых уровней витамина D
Много споров возникает относительно уровня витамина D, который следует считать целевым или нормальным. Так, при традиционном подходе с расчетом референсных значений витамина D, по данным группы здоровых добровольцев, нижнее значение референсного интервала снижалось по мере удаления от экватора. Стало очевидно, что необходим другой подход для определения оптимального уровня витамина D.
Существует два ключевых метода оценки достаточного уровня витамина D:
- соотношение уровня витамина D и уровня паратгормона. Уровень витамина D считается достаточным, когда паратгормон выходит на плато, то есть перестает дальше увеличиваться [26];
- соотношение уровня витамина D и минерализации скелета по данным костных биопсий. Уровень витамина D считается оптимальным, когда наблюдается нормальная минерализация скелета и полностью отсутствуют признаки нарушений минерализации остеоида [27].
Все результаты исследований показывают, что уровень витамина D около 30 нг/мл, измеренный иммунологическими методами, является значением, при котором паратгормон выходит на плато и полностью отсутствуют нарушения минерализации по данным костных биопсий. Вместе с тем сохраняются споры об определении нормальной границы выше 20 нг/мл, так как степень нарушений минерализации и подъема паратгормона в диапазоне 20–30 нг/мл минимальная.
Профилактические и лечебные дозы колекальциферола и группы населения, которые в этом особенно нуждаются, согласно Российским и международным клиническим рекомендациям по витамину D [2][28–33].
В рамках экспертного совета рассмотрены международные и российские клинические рекомендации по профилактике и лечению дефицита витамина D [1][2][34]. В целом суточная профилактическая доза колекальциферола составляет 800–4000 МЕ и может быть увеличина до 5000–10 000 МЕ у лиц с морбидным ожирением. При этом доза колекальциферола с профилактическими целями может быть рекомендована 1 раз в неделю или 1 раз в месяц, например, 2000 МЕ в день = 14 000 МЕ в неделю или 50 000МЕ 1 раз в месяц, что может существенно повысить комплаентность пациентов.
Для лечения дефицита витамина D (уровень 25(ОН)D≤20 нг/мл) у взрослых наиболее часто рекомендуется применение 50 000 МЕ 1 раз в неделю, в течение 8 недель, с последующим переходом на прием профилактических доз витамина D.
Для лечения недостаточности витамина D (уровень 25(ОН)D 20–29 нг/мл) у взрослых необходимо принимать по 50 000 МЕ 1 раз в неделю, в течение 4 недель, с последующим переходом на прием профилактических доз витамина D.
Очевидно, что необходимость профилактического применения препарата зависит от обеспеченности региона ультрафиолетом. Согласно рекомендациям стран восточной Европы, куда вошла Россия, профилактические дозы колекальциферола следует принимать с ноября по апрель для всего населения и круглогодично для лиц старше 65 лет, т.к. в этом возрасте витамин D в коже практически не синтезируется [2].
Назначение лечебных доз препарата колекальциферола (50 000 МЕ) возможно однократно у лиц, перенесших низкотравматичный перелом [2].
При этом при выявлении дефицита витамина D и назначении лечебных доз колекальциферола показан контроль эффективности проводимой терапии через 2 месяца (контроль проводить через 3–4 дня после приема последней терапевтической дозы).
Совет экспертов рекомендовал внести определение исходного уровня кальция, фосфора, креатинина и щелочной фосфатазы в крови для пациентов, находящихся в группе риска по недостаточности/дефициту витамина D, если планируется назначение лечебных доз витамина D.
Совет экспертов рекомендовал внести поправки в приказы о диспансеризации по включению проактивного определения уровня витамина D (скрининга) у пациентов, находящихся в группах высокого риска развития недостаточности/дефицита витамина D (см. выше группы скрининга на дефицит витамина D).
Клиническая фармакология, эффективность и безопасность приема высоких доз витамина D
ВDМФ — новый высокодозный препарат витамина D c содержанием колекальциферола 5000 МЕ и 50 000 МЕ в одной таблетке. Препарат ВDМФ имеет преимущества формы выпуска (матричной таблетки), что позволяет обеспечивать сохранность от воздействия факторов окружающей среды и более равномерное всасывание колекальциферола, точность дозирования и высокую биодоступность лекарственного препарата [35][36], с достижением максимальной концентрации витамина D от начала получения терапевтических доз через 7 суток.
Форма выпуска препарата ВDМФ в таблетках представляет в своей основе матричный каркас — многоуровневую ячеистую структуру из натурального желатина. Из порошка колекальциферола формируются сыпучие микрочастицы, покрытые липидными комплексами, и путем напыления под высоким давлением колекальциферол, покрытый липидными комплексами в виде «бусин» помещается в ячейки матрикса. Множество матричных слоев соединяются между собой и формируют таблетку (рис. 3 и 4). Таблетка покрывается снаружи пленочной оболочкой, резистентной к воздействию кислой среды желудочного сока.
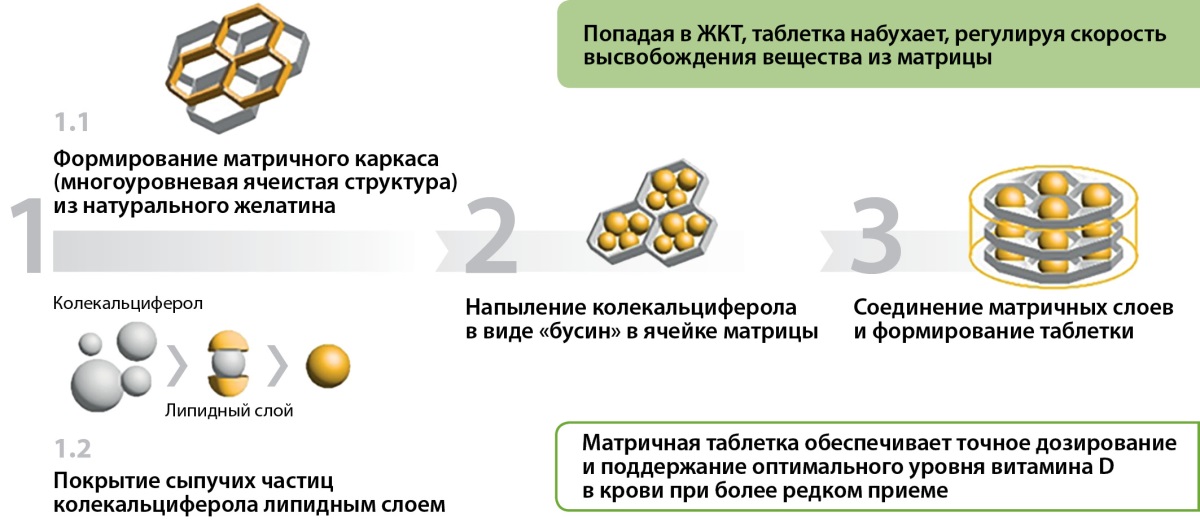
Рисунок 3. Этапы формирования матричной таблетки.
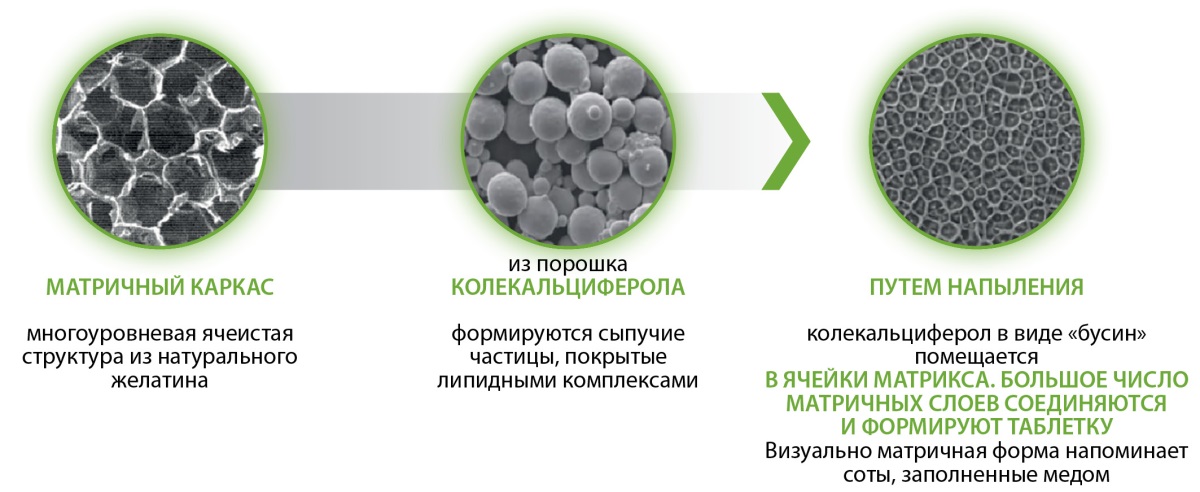
Рисунок 4. Структура матричной таблетки ВDМФ, Девилам под увеличением.
Таким образом, выход колекальциферола из матричной таблетки происходит в тонком кишечнике путем медленной диффузии из матричного каркаса покрытых липидной оболочкой молекул колекальциферола, что как раз и позволяет обеспечить равномерность всасывания и точность дозирования препарата
Исследования показали, что прием высоких доз колекальциферола 50 000 МЕ быстрее и эффективнее повышает уровень 25(ОН)D в сыворотке крови, чем при низкодозных курсах [37][38]. С точки зрения безопасности было показано, что высокодозная схема приема витамина D безопасна и эффективна у коморбидных пациентов с метаболическим синдромом [39]. В таблице 1 представлены варианты приема таблеток ВDМФ на рекомендуемые профилактические и лечебные дозы колекальциферола.
Таблица 1. Примеры режимов дозирования препарата ВDМФ
для профилактики и лечения дефицита витамина D
|
Доза колекальциферола |
Таблетки ВDМФ 5000 |
Таблетки ВDМФ 50 000 |
|
Профилактика дефицита/недостаточности витамина D: Колекальциферол 800–4000 МЕ в сутки ИЛИ 5000–30 000 МЕ в неделю ИЛИ 25 000–50 000 в месяц |
ВDМФ 5000 через день ИЛИ ВDМФ 5000 от 1 до 6 таблеток в неделю |
ВDМФ 50 000 1 таблетка 1 раз в месяц ИЛИ 1 таблетка 1 раз в 2 недели в зависимости от массы тела пациента |
|
Профилактика дефицита/недостаточности витамина D у лиц с морбидным ожирением или тяжелым нарушением функции кишечника 5000–10 000 МЕ в сутки |
ВDМФ 5000 МЕ ежедневно |
ВDМФ 50 000 МЕ 1 таблетка 1 раз в 2 недели |
|
Лечение установленного дефицита/недостаточностивитамина D (<30 нг/мл) |
ВDМФ 10 таблеток по 5000 МЕ еженедельно |
ВDМФ 50 000 МЕ 1 таблетка 1 раз в неделю в течение 4 недель при уровне витамина D (20–30 нг/мл) в течение 8 недель при уровне витамина D <20 нг/мл, далее перейти на поддерживающие дозы колекальциферола |
Результатом прошедшего совета экспертов стала Резолюция совета экспертов, содержащая рекомендации по назначению колекальциферола без направления на анализ крови для исследования уровня витамина D с целью профилактики его дефицита в различные возрастные периоды и в зависимости от времени года, а также выделенные группы пациентов, имеющие факторы риска и нуждающиеся в своевременной коррекции дефицита/недостаточности витамина D. Данные рекомендации могут быть применены в работе врача первичного звена (терапевт/ВОП) для того, чтобы своевременно обратить внимание и выделить на приеме пациентов с наибольшим риском развития дефицита/недостаточности витамина D, провести скрининг названного состояния путем оценки уровня витамина D в сыворотке крови и назначить необходимую терапию.
Эксперты рекомендовали широко использовать ВDМФ (50 000 МЕ, 5000 МЕ) в качестве препарата высокодозного витамина D в рамках зарегистрированной инструкции по применению — в качестве препарата выбора для профилактики и лечения дефицита/недостаточности витамина D, с учетом быстрого достижения терапевтического эффекта, хорошей переносимости и безопасности, связанной с особым механизмом высвобождения действующего вещества и удобства интермиттирующего приема для достижения большей комплаентности пациентов проводимому лечению.
Участники Совета экспертов высказали консолидированное мнение о необходимости следования врачами первичного звена (терапевтами, ВОП), а также специалистами — ревматологами, эндокринологами, травматологами, акушерами-гинекологами, нефрологами, гастроэнтерологами/гепатологами, гериатрами, кардиологами, неврологами, специалистами по бариатрической хирургии — клиническим рекомендациям Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых пациентов. Совет экспертов особо отметил необходимость внесения в стандарты оказания медицинской помощи населению положения о праве терапевта/ВОП назначать исследование уровня концентрации витамина D у пациентов, предрасположенных к развитию недостаточности/дефицита витамина D.
Эксперты постановили, что препараты колекальциферола (в частности препарат ВDМФ с дозировкой 50 000 МЕ и 5000 МЕ может быть востребован в РФ в рамках профилактики и устранения недостаточности/дефицита витамина D у широких слоев населения (табл. 1). Вместе с тем отдельно можно выделить некоторые группы пациентов, требующие дифференцированного подхода (табл. 2).
Таблица 2. Алгоритм подбора дозы с лабораторным контролем уровня 25(ОН)D
|
Прием витамина D* |
Группы пациентов |
Рекомендуемые дозы |
|
Прием витамина D противопоказан |
✓ активный саркоидоз; ✓ другие гранулематозы, сопровождающиеся гиперкальциемией; ✓ пациенты с выявленной генетической мутацией (мутация 24-гидроксилазы) |
- |
|
Прием витамина D (определение исходной концентрации витамина D в крови перед назначением лекарственных препаратов витамина D не требуется) |
Взрослые 18+ |
800–4000 МЕ/сут ИЛИ 5000 МЕ через день ИЛИ 50 000 МЕ/1 раз в месяц Пример: ✓ 5000–15 000–30 000 МЕ в неделю или ✓ 50 000 МЕ в месяц |
|
Пожилые 65+ |
800–4000 МЕ/сут ИЛИ 5000 МЕ через день или 50 000 МЕ/1 раз в месяц Пример: ✓ 5000–15 000–30 000 МЕ в неделю или ✓ 50 000 МЕ в месяц |
|
|
У некоторых пациентов или при наличии определенных заболеваний или состояний для профилактики рекомендуются в 2–3 раза более высокие дозы витамина D по сравнению со здоровыми взрослыми без других факторов риска (но без применения доз витамина D, превышающих 4000–10 000 МЕ/сут): - синдромы мальабсорбции; - ожирение (ИМТ≥30 кг/м²); - темная кожа Пациенты с мальабсорбцией, ожирением ИМТ≥30 кг/м², пациенты с темной кожей (монголоидной и негроидной расы) |
До 4000–5000–10000 МЕ/сут или 50 000 МЕ/раз в 2 недели Пример ✓ 25 000–30 000 МЕ в неделю или ✓ 50 000 МЕ в 2 недели |
|
|
Пациенты с диагностированным остеопорозом, остеомаляцией и др. костными заболеваниями перед назначением антирезорбтивной терапии |
50 000 МЕ однократно Например, ВDМФ 50 000 МЕ однократно с переводом на поддерживающую терапию |
|
|
Прием витамина D (требуется определение исходной концентрации витамина D в крови перед назначением лекарственных препаратов витамина D)**# |
Пациенты, нуждающиеся в активном скрининге с высокой вероятностью выявления дефицита витамина D: остеопороз; остеомаляция; лица со скелетно-мышечной болью; хроническая болезнь почек; печеночная недостаточность; синдромы мальабсорбции (например, муковисцидоз, воспалительные заболевания кишечника, бариатрическая хирургия, радиационный энтерит); гиперпаратиреоз; хроническое лечение препаратами, влияющими на метаболизм витамина D (например, противосудорожными, противотуберкулезными препаратами, глюкокортикоидами, лекарствами от СПИДа, противогрибковыми средствами, холестирамином, гиполипидемическими препаратами, орлистатом); хронические аутоиммунные заболевания (например, рассеянный склероз, ревматоидный артрит); беременные и кормящие женщины; пациенты домов престарелых; пожилые люди с падениями или нетравматическими переломами в анамнезе; заболевания, образующие гранулемы, в неактивной форме (например, саркоидоз, туберкулез, гистоплазмоз, бериллиоз, кокцидиомикоз); пациенты с болезнью Альцгеймера и сосудистыми нарушениями в анамнезе; пациенты, придерживающиеся вегетарианства или строгой диеты с целью быстрого снижения веса |
При выявленном дефиците витамина D (уровень 25(ОН)D<20 нг/мл): ✓ 50 000 МЕ еженедельно в течение 8 недель внутрь Например, ВDМФ 50 000 МЕ 1 таблетка в неделю, 8 недель, с последующим переводом на профилактическую терапию При выявленной недостаточности витамина D ✓ 50 000 МЕ еженедельно в течение 4 недель внутрь Например, ВDМФ 50 000 МЕ 1 таблетка в неделю 4 недели с последующим переводом на профилактическую терапию Следует избегать однократных доз свыше 50 000 МЕ, особенно в старшей возрастной когорте пациентов После достижения адекватного уровня витамина D (уровень 25(ОН)D≥30 нг/мл) у пациентов с ранее выявленным дефицитом/недостаточностью витамина D показан регулярный длительный прием препаратов витамина D в профилактических дозах! |
Примечание:
* — длительный прием препаратов витамина D, особенно высокодозных, у пациентов с деменцией/иными когнитивными нарушениями должен производиться под контролем родственников/сиделок/иного обслуживающего персонала;
** — рекомендовано определение уровня кальция в крови перед назначением терапевтических доз витамина D и через 2 месяца терапии;
*** — препараты витамина D наряду с кальцием входят в любые схемы и режимы лечения остеопороза. Если перед началом патогенетической терапии остеопороза пациент не принимал добавки витамина D, и исследование концентрации 25(OH)D в сыворотке крови невозможно, а при этом планируется лечение сильными антирезорбтивными препаратами (золедроновая кислота, деносумаб), рекомендуется назначить умеренную нагрузочную дозу нативного витамина D — 5000 МЕ/сут в течение 10 дней либо однократно 50 000 МЕ, после чего перейти на обычную поддерживающую дозу 800–2000 МЕ/сут [40][41].
# — рекомендован контроль концентрации витамина D после 2 месяцев приема терапевтических доз витамина D. Контроль следует проводить на 3–4 день после приема последней терапевтической дозы.
Взаимодействие с другими лекарственными препаратами
- Уменьшают эффективность колекальциферола за счет увеличения скорости его биотрансформации в неактивные метаболиты либо замедления всасывания:
✓ противосудорожные лекарственные препараты (например, фенитоин);
✓ барбитураты и другие лекарственные препараты, которые вызывают индукцию печеночных ферментов;
✓ глюкокортикостероиды;
✓ противотуберкулезные препараты (изониацид и рифампицин);
✓ кетоконазол (угнетает как синтез, так и катаболизм 1,25(ОН)2-колекальциферола);
✓ гиполипидемические препараты;
✓ препараты-ингибиторы липаз (орлистат), секвестранты желчных кислот (холестирамин).
- Повышают концентрацию колекальциферола:
✓ одновременный прием других препаратов, содержащих колекальциферол, активные метаболиты витамина D и их аналоги.
ЗАКЛЮЧЕНИЕ
Таким образом, дефицит витамина D является значимой проблемой в Российской Федерации, и устранение дефицита этого нутриента имеет высокий потенциал по снижению частоты нарушений минерализации скелета, а также ряд других положительных эффектов, которые особенно актуальны при установленном дефиците нутриента. Применение высокодозных таблеток ВDМФ, Девилам 5000 и 50 000 МЕ позволяет добиться достаточной концентрации витамина D в сыворотке крови и существенно улучшить комплаентность и удобство пациента, что особенно актуально у коморбидных пациентов с большим количеством ежедневно принимаемых препаратов.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Конфликт интересов. Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи.
Участие авторов. Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Список литературы
1. Клинические рекомендации РАЭ. Дефицит витамина D // НМИЦ Эндокринологии МЗ РФ, 2021.
2. Pludowski P, Takacs I, Boyanov M, et al. Clinical Practice in the Prevention, Diagnosis and Treatment of Vitamin D Deficiency: A Central and Eastern European Expert Consensus Statement. Nutrients. 2022;14(7):1483. doi: 10.3390/nu14071483
3. Духанин А.С. Препараты витамина D: от действующего начала к терапевтическим эффектам // Лечащий врач. — 2022. — № 9. — С. 66-71. doi: 10.51793/OS.2022.25.9.001
4. Janoušek J, Pilařová V, Macáková K, et al. Vitamin D: sources, physiological role, biokinetics, deficiency, therapeutic use, toxicity, and overview of analytical methods for detection of vitamin D and its metabolites. Crit Rev Clin Lab Sci. 2022. doi: 10.1080/10408363.2022.2070595
5. Пигарова Е.А., Петрушкина А.А. Неклассические эффекты витамина D // Остеопороз и остеопатии. — 2017. — Т. 20. — № 3. — С. 90-101. doi: 10.14341/osteo2017390-101
6. Ginde AA, Blatchford P, Breese K, et al. High‐Dose Monthly Vitamin D for Prevention of Acute Respiratory Infection in Older Long‐Term Care Residents: A Randomized Clinical Trial. J Am Geriatr Soc. 2017;65(3):496-503. doi: 10.1111/jgs.14679
7. Martineau AR, Jolliffe DA, Hooper RL, et al. Vitamin D supplementation to prevent acute respiratory tract infections: systematic review and meta-analysis of individual participant data. BMJ. February 2017:i6583. doi: 10.1136/bmj.i6583
8. Sha S, Chen L-J, Brenner H, Schöttker B. Associations of 25-hydroxyvitamin D status and vitamin D supplementation use with mortality due to 18 frequent cancer types in the UK Biobank cohort. Eur J Cancer. 2023;191:113241. doi: 10.1016/j.ejca.2023.113241
9. Beltrán-García J, Osca-Verdegal R, Pallardó F V., et al. Oxidative Stress and Inflammation in COVID-19-Associated Sepsis: The Potential Role of Anti-Oxidant Therapy in Avoiding Disease Progression. Antioxidants. 2020;9(10):936. doi: 10.3390/antiox9100936
10. Goddek S. Vitamin D3 and K2 and their potential contribution to reducing the COVID-19 mortality rate. Int J Infect Dis. 2020;99:286-290. doi: 10.1016/j.ijid.2020.07.080
11. Barbarawi M, Kheiri B, Zayed Y, et al. Vitamin D Supplementation and Cardiovascular Disease Risks in More Than 83 000 Individuals in 21 Randomized Clinical Trials. JAMA Cardiol. 2019;4(8):765. doi: 10.1001/jamacardio.2019.1870
12. William B. Grant Association between vitamin D supplementation and mortality : systematic review and meta-analysis. BMJ. 2019;366. doi: 10.1136/bmj.l4673
13. Gallagher JC. Vitamin D and aging. Endocrinol Metab Clin North Am. 2013; 42(2):319-32
14. Verlaan S, Maier AB, Bauer JM, et al. Sufficient levels of 25-hydroxyvitamin D and protein intake required to increase muscle mass in sarcopenic older adults – The PROVIDE study. Clin Nutr. 2018;37(2):551-557. doi: 10.1016/j.clnu.2017.01.005
15. Jia J, Hu J, Huo X, Miao R, Zhang Y, Ma F. Effects of vitamin D supplementation on cognitive function and blood Aβ-related biomarkers in older adults with Alzheimer’s disease: a randomised, double-blind, placebo-controlled trial. J Neurol Neurosurg Psychiatry. July 2019:jnnp-2018-320199. doi: 10.1136/jnnp-2018-320199
16. Harse JD, Zhu K, Bucks RS, et al. Investigating Potential Dose–Response Relationships between Vitamin D Status and Cognitive Performance: A Cross-Sectional Analysis in Middle- to Older-Aged Adults in the Busselton Healthy Ageing Study. Int J Environ Res Public Health. 2021;19(1):450. doi: 10.3390/ijerph19010450
17. Neale RE, Baxter C, Romero BD, et al. The D-Health Trial: a randomised controlled trial of the effect of vitamin D on mortality. Lancet Diabetes Endocrinol. 2022. doi: 10.1016/S2213-8587(21)00345-4
18. Pilz S, Trummer C, Theiler-Schwetz V, et al. Critical Appraisal of Large Vitamin D Randomized Controlled Trials. Nutrients. 2022;14(2):303. doi: 10.3390/nu14020303
19. Chatterjee R, Davenport CA, Vickery EM, et al. Effect of intratrial mean 25(OH)D concentration on diabetes risk, by race and weight: an ancillary analysis in the D2d study. Am J Clin Nutr. 2023;118(1):59-67. URL: https://d2dstudy.org/wp-content/uploads/2024/02/2023-Chatterjee-AJCN-intra-trial-mean-25OHD-and-diabetes-risk-by-race-and-weight.pdf
20. Vyas CM, Mischoulon D, Chang G, et al. Effects of Vitamin D3 and Marine Omega-3 Fatty Acids Supplementation on Indicated and Selective Prevention of Depression in Older Adults: Results From the Clinical Center Sub-Cohort of the VITamin D and OmegA-3 TriaL (VITAL). J Clin Psychiatry. 2023;84(4):22m14629. doi: 10.4088/JCP.22m14629
21. Manson JE, et al. Vitamin D Supplements and Prevention of Cancer and Cardiovascular Disease. N Engl J Med. 2019;380(1):33–44
22. Zhou A, Selvanayagam JB, Hyppönen E. Non-linear Mendelian randomization analyses support a role for vitamin D deficiency in cardiovascular disease risk. Eur Heart J. 2022;43(18):1731-1739
23. Суплотова Л.А., Авдеева В.А., Пигарова Е.А., Рожинская Л.Я., и др. Первое российское многоцентровое неинтервенционное регистровое исследование по изучению частоты дефицита и недостаточности витамина D в Российской Федерации у взрослых // Терапевтический архив. — 2021. — Т. 93. — № 10. — С. 1209–1216 . doi: 10.26442/00403660.2021.10.201071
24. Белая Ж., Рожинская Л.Я. Падения — важная социальная проблема пожилых людей. Основные механизмы развития и пути предупреждения // РМЖ. — 2009. — Т. 17. — № 24. — С. 1614-1619.
25. Bjelakovic G, Gluud LL, Nikolova D, et al. Vitamin D supplementation for prevention of mortality in adults. Cochrane Database Syst Rev. 2014. doi: 10.1002/14651858.CD007470.pub3
26. Sahota O, Mundey MK, San P, Godber IM, et al. The relationship between vitamin D and parathyroid hormone: calcium homeostasis, bone turnover, and bone mineral density in postmenopausal women with established osteoporosis. Bone. 2004;35(1):312-9. doi: 10.1016/j.bone.2004.02.003
27. Priemel M, von Domarus C, Klatte TO, Kessler S, et al. Bone mineralization defects and vitamin D deficiency: histomorphometric analysis of iliac crest bone biopsies and circulating 25-hydroxyvitamin D in 675 patients. J Bone Miner Res. 2010;25(2):305-12. doi: 10.1359/jbmr.090728
28. Holick MF, Binkley NC, Bischoff-Ferrari HA, et al. Endocrine Society Evaluation, treatment, and prevention of vitamin D deficiency: An Endocrine Society clinical practice guideline. J Clin Endocrinol Metab. 2011;96:1911–1930. doi: 10.1210/jc.2011-0385
29. Giustina A, Bouillon R, Binkley N, et al. Controversies in Vitamin D: A Statement from the Third International Conference. JBMR Plus. 2020;4:e10417. doi: 10.1002/jbm4.10417
30. Bouillon R. Comparative analysis of nutritional guidelines for vitamin D. Nat Rev Endocrinol. 2017;13:466–479. doi: 10.1038/nrendo.2017.31
31. Fraile Navarro D, Lopez Garcia-Franco A, Nino de Guzman E, et al. Vitamin D recommendations in clinical guidelines : A systematic review, quality evaluation and analysis of potential predictors. Int J Clin Pract. 2021;75:e14805. doi: 10.1111/ijcp.14805
32. Профилактика, диагностика и лечение дефицита витамина D и кальция среди взрослого населения и у пациентов с остеопорозом : рекомендации Российской ассоциации по остеопорозу / Ж.Е. Белая, К.Ю. Белова, Е.В. Бордакова, и др. — М.: ООО Издательская группа «ГЭОТАР-Медиа», 2016. — 96 с.
33. Дедов И.И., Мельниченко Г.А., Мокрышева Н.Г., и др. Проект федеральных клинических рекомендаций по диагностике, лечению и профилактике дефицита витамина D // Остеопороз и остеопатии. — 2021. — Т. 24. — № 4. — С. 4-26. doi: 10.14341/osteo12937
34. Пигарова Е.А., Рожинская Л.Я., Белая Ж.Е., и др. Клинические рекомендации Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых // Проблемы эндокринологии. — 2016. — Т. 62. — № 4. — С. 60-84. doi: 10.14341/probl201662460-84
35. Коцур Ю.М., Флисюк Е.В. Современные полимеры в технологии таблеток с пролонгированным высвобождением // Формулы фармации. — Т. 2. — №1. С. 36-43. doi: 10.17816/phf21267
36. Инструкция по медицинскому применению лекарственного препарата Девилам. https://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=1d0d5e5a-37a5-4fa8-8261-888e9194cd06
37. De Niet S, Coffiner M, Da Silva S, Jandrain B, et al. A Randomized Study to Compare a Monthly to a Daily Administration of Vitamin D3 Supplementation. Nutrients. 2018;10(6):659
38. Malihi Z, Lawes CMM, Wu Z, et al. Monthly high-dose vitamin D supplementation does not increase kidney stone risk or serum calcium: results from a randomized controlled trial. Am J Clin Nutr. 2019;109(6):1578-1587
39. Karampela I, Sakelliou A, Vallianou N, et al. Vitamin D and Obesity: Current Evidence and Controversies. Curr Obes Rep. 2021;10(2):162-180
40. Лесняк О.М., Никитинская О.А., Торопцова Н.В., и др. Профилактика, диагностика и лечение дефицита витамина D и кальция у взрослого населения России и пациентов с остеопорозом (по материалам подготовленных клинических рекомендаций) // Научно-практическая ревматология. — 2015. — Т. 53. — № 4. — С. 403-408. URL: https://cyberleninka.ru/article/n/profilaktika-diagnostika-i-lechenie-defitsita-vitamina-d-i-kaltsiya-u-vzroslogo-naseleniya-rossii-i-patsientov-s-osteoporozom-po?ysclid=lzb4hdmsl7221460081
41. Rizzoli R, Boonen S, Brandi ML, et al. Vitamin D supplementation in elderly or postmenopausal women: a 2013 update of 2008 recommendations from European Society for Clinical and Economic Aspects of Osteoporosis and Osteoarthritis (ESCEO). Curr Med Res Opin. 2013;29(4):305–13. doi: 10.1185/03007995.2013.766162
Об авторах
Ж. Е. БелаяРоссия
Жанна Евгеньевна Белая, д. м. н.
117036; ул. Дм. Ульянова; Москва
Researcher ID: C-5221-2016; Scopus Author ID: 16506354000
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Е. А. Пигарова
Россия
Екатерина Александровна Пигарова, д. м. н.
Москва
Scopus Author ID: 55655098500
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Л. Я. Рожинская
Россия
Людмила Яковлевна Рожинская, д. м. н., профессор
Москва
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Г. П. Арутюнов
Россия
Григорий Павлович Арутюнов, д. м. н., профессор
Москва
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
С. Р. Гиляревский
Россия
Сергей Руджерович Гиляревский, д. м. н., профессор
Москва
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Е. Н. Дудинская
Россия
Екатерина Наильевна Дудинская, д. м. н.
Москва
Scopus Author ID: 55308206900; Researcher ID: H-3281-2013
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Н. В. Маркина
Россия
Наталья Викторовна Маркина, к. м. н.
Москва
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Г. А. Мельниченко
Россия
Галина Афанасьевна Мельниченко, д. м. н., профессор, академик РАН
Москва
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Н. А. Петунина
Россия
Нина Александровна Петунина, д. м. н., профессор, чл.-корр. РАН
Москва
Scopus Author ID: 6603436552; Researcher ID: P-7717-2015
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
И. А. Скрипникова
Россия
Ирина Анатольевна Скрипникова, д. м. н., профессор
Москва
Scopus Author ID: 6602554529; Researcher ID: O-4772-2016
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
О. Н. Ткачева
Россия
Ольга Николаевна Ткачева, д. м. н., профессор, чл.-корр. РАН
Москва
Researcher ID: M-4510-2014; Scopus Author ID: 6602941818
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
М. В. Шестакова
Россия
Марина Владимировна Шестакова, д. м. н., академик РАН, профессор
Москва
Researcher ID: D-9123-2012; Scopus Author ID: 7004195530
Конфликт интересов:
Авторы заявляют об отсутствии явных и потенциальных конфликтов интересов, связанных с публикацией данной статьи
Дополнительные файлы
|
|
1. Рисунок 1. Распространенность недостаточности и дефицита витамина D в России. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(273KB)
|
Метаданные ▾ | |
|
|
2. Рисунок 2. Распространеность дефицита/недостаточности витамина D (по регионам, в %) и средний уровень 25(ОН)D (по регионам, в нг/мл). | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(196KB)
|
Метаданные ▾ | |
|
|
3. Рисунок 3. Этапы формирования матричной таблетки. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(298KB)
|
Метаданные ▾ | |
|
|
4. Рисунок 4. Структура матричной таблетки ВDМФ, Девилам под увеличением. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(307KB)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Белая Ж.Е., Пигарова Е.А., Рожинская Л.Я., Арутюнов Г.П., Гиляревский С.Р., Дудинская Е.Н., Маркина Н.В., Мельниченко Г.А., Петунина Н.А., Скрипникова И.А., Ткачева О.Н., Шестакова М.В. Резолюция Национального междисциплинарного совета экспертов «Применение высокодозного витамина D для профилактики и лечения дефицита витамина D, в том числе у коморбидных пациентов, в практике эндокринологов, ревматологов, геронтологов и терапевтов/ВОП». Остеопороз и остеопатии. 2024;27(1):10-20. https://doi.org/10.14341/osteo13171
For citation:
Belaya Zh.E., Pigarova E.A., Rozhinskaya L.Ya., Arutyunov G.P., Gilyarevsky S.R., Dudinskaya E.N., Markina N.V., Melnichenko G.A., Petunina N.A., Skripnikova I.A., Tkacheva O.N., Shestakova M.V. Resolution of the National interdisciplinary expert council «The use of high-dose vitamin D for the prevention and treatment of vitamin D deficiency, including in comorbid patients, in the use of endocrinologists, rheumatologists, gerontologists and internists/GPS». Osteoporosis and Bone Diseases. 2024;27(1):10-20. (In Russ.) https://doi.org/10.14341/osteo13171

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).






































