Перейти к:
Трудности диагностики и определения тактики лечения остеопороза при тяжелом сколиозе позвоночника
https://doi.org/10.14341/osteo13132
Аннотация
У пациентки с ранней хирургической менопаузой и тяжелым S-образным сколиозом по месту жительства был выявлен остеопороз и назначено лечение бисфосфонатом — золедроновой кислотой. Несмотря на деформацию позвоночника и грудной клетки, пациентка не предъявляла жалоб до последнего времени и вела активный образ жизни. При проведении рентгеновской денситометрии в ФГБУ «НМИЦ ТПМ», в частности при исследовании поясничного отдела позвоночника, возникли затруднения с укладкой пациентки для корректного сканирования области интереса и, как следствие, получением информации об истинном состоянии трабекулярной костной ткани. Минеральная плотность кости (МПК) в проксимальном отделе бедра соответствовала остеопении. Дополнительные лабораторные и инструментальные параметры: биохимические маркеры костного ремоделирования — остеокальцин и С-концевой телопептид коллагена 1 типа; трабекулярный костный индекс (TBS) — также не позволили уточнить риск переломов и сделать однозначный вывод о необходимости продолжения антирезорбтивной терапии. Принимая во внимание низкие значения МПК позвоночника (Т-критерий -4,8 SD) и возможность развития компрессионных переломов позвонков в результате минимальной травмы с дальнейшей деформацией грудной клетки и недостаточностью жизненно важных органов, было принято решение продолжить лечение золедроновой кислотой. Дальнейшая терапевтическая тактика будет определена после очередного планового обследования через 1 год.
Для цитирования:
Цориев Т.Т., Скрипникова И.А., Косматова О.В., Колчина М.А. Трудности диагностики и определения тактики лечения остеопороза при тяжелом сколиозе позвоночника. Остеопороз и остеопатии. 2023;26(2):28-36. https://doi.org/10.14341/osteo13132
For citation:
Tsoriev T.T., Skripnikova I.A., Kosmatova O.V., Kolchina M.A. The difficulties of diagnosing and determining the tactics of treating osteoporosis in severe spinal scoliosis case. Osteoporosis and Bone Diseases. 2023;26(2):28-36. (In Russ.) https://doi.org/10.14341/osteo13132
АКТУАЛЬНОСТЬ
Сколиоз является распространенным заболеванием позвоночника, встречаясь в 7,2% случаев среди взрослого населения российской популяции [1]. Согласно данным разных авторов, частота сколиоза колеблется от 2 до 68% [2]. Заболевание может развиваться в любом возрасте, но чаще начинается в раннем детстве, и распространенность его продолжает увеличиваться [1]. Прогрессирование сколиоза при отсутствии лечения наблюдается в 50% случаев. Как правило, большинство пациентов со сколиозом (до 63%) становятся инвалидами, до 12% из них — в молодом возрасте. Первичная инвалидность с детского возраста вследствие диспластических явлений при сколиозе достигает 8–9% в общей структуре детской инвалидности. При тяжелом сколиозе (III–IV степень) средняя продолжительность жизни больных составляет 35–40 лет [3]. Ввиду довольно высокой частоты сколиоза необходимо учитывать не только клинические, но и социальные последствия заболевания: примерно 30% пациентов не работают ввиду физических ограничений; 76% женщин, имеющих выраженную (III–IV степени) сколиотическую деформацию позвоночника, не вступают в брак и не способны к деторождению [4].
Подростковый идиопатический сколиоз (ПИС) чаще встречается у девочек по сравнению с мальчиками (в соотношении от 3–4:1 до 6–7:1, по данным разных авторов). Наиболее быстро заболевание прогрессирует в школьном возрасте, причем отмечается два пика: в начальных классах (от 7 до 10 лет) и в период полового созревания. Именно в эти возрастные периоды обычно и диагностируют сколиоз, и важнейшей задачей медицинских работников является своевременное назначение консервативного или, в тяжелых случаях, хирургического лечения для коррекции искривления позвоночника. Кроме того, чем раньше развивается сколиоз, тем более вероятно быстрое прогрессирование заболевания с тяжелыми осложнениями, причем даже на фоне лечения [5].
Степень тяжести сколиоза определяют по величине угла искривления согласно получившей распространение в отечественной клинической практике классификации В.Д. Чаклина (1973) [6]. Под сколиозом понимается искривление позвоночника во фронтальной (боковой) плоскости с углом Кобба более 10°. Наиболее часто встречающимся вариантом сколиоза является идиопатический (до 90%); кроме того, он может возникать вследствие дегенеративных заболеваний позвоночника, таких как остеохондроз (спондилоартроз); остеопороз, осложненный компрессионными переломами тел позвонков; стеноз позвоночного канала; эндохондральные аномалии (диастрофическая дисплазия); нарушения тропизма фасеточных суставов [7]. На сегодняшний день имеется существенная исследовательская база, позволяющая предположить, что сколиоз является не только следствием остеопороза, но и может быть его причиной [8][9].
М. Balioglu и соавт. [10] показали наличие слабой отрицательной корреляции между уровнем витамина D в сыворотке и углом Кобба (r=−0,147, p<0,026) у пациентов с ПИС в возрасте 10–22 лет (n=229). При этом остается неясным, являлся ли дефицит витамина D этиологическим фактором развития сколиоза в рассмотренной группе и шире — в популяции или лишь одним из звеньев его патогенеза.
В исследовании, проведенном в Научном центре реконструктивной и восстановительной хирургии ВСНЦ Сибирского отделения РАМН (Иркутск) в 2008 г. [11], в группе из 36 пациентов молодого возраста (от 20 до 30 лет) со сколиозом III–IV степени, у всех, кто имел либо искривление позвоночника только в нижнегрудном и поясничном отделах, либо S-образную деформацию всего позвоночного столба (n=22), наблюдалось снижение минеральной плотности кости (МПК) до значений остеопении (12 человек) и остеопороза (10 человек).
При рассмотрении 40 случаев пациентов с идиопатическим сколиозом II–IV степени [12] (18 детей в возрасте от 6 до 17 лет и 22 взрослых, преимущественно женщин, от 18 до 68 лет) у 30 человек (12 детей и 18 взрослых), т.е. 75% обследованных, выявлено снижение МПК, причем до значений, соответствующих остеопорозу (-2,5 SD и ниже по Т-критерию или -2,0 SD по Z-критерию) — у 9 из них. У всех детей был повышен маркер костной резорбции — C-концевой телопептид коллагена 1 типа (CTx), а повышение маркеров костеобразования (остеокальцин, P1NP и щелочная фосфатаза) наблюдалось вне зависимости от возраста. Учитывая, что набор пациентов детского возраста производился случайным образом и в ходе исследования в этой группе не было обнаружено лабораторных признаков вторичного генеза остеопороза (лишь у одного ребенка установлен гиперпаратиреоз), можно сделать предположение об обоюдном влиянии патогенетических механизмов остеопороза и сколиоза.
Отчасти сходные результаты были получены в работе Ю.Л. Зейналова и соавт. [13]: повышение P1NP и щелочной фосфатазы у детей и подростков (моложе 18 лет), уровни остеокальцина и CTx же оставались в пределах референсных значений. При этом, в отличие от предыдущего исследования, у взрослых пациентов (в возрасте от 19 до 45 лет) показатели маркеров костного ремоделирования вообще не были изменены. Предположительно, это может быть связано с различиями в патогенезе ПИС и сколиоза, развивающегося у взрослых.
ОПИСАНИЕ СЛУЧАЯ
Пациентка Ш., 54 года, во время консультации в клинике остеопороза ФГБУ «НМИЦ ТПМ» Минздрава России предъявляла жалобы на болевые ощущения в правой половине грудной клетки и в поясничном отделе позвоночника. Из анамнеза известно, что в 6-летнем возрасте пациентка перенесла сильную травму позвоночника при падении на спину. Несмотря на проведение физиотерапевтических процедур и лечебную физкультуру, начал прогрессировать S-образный сколиоз. Тем не менее никаких симптомов, в т.ч. функциональных нарушений со стороны дыхательной, сердечно-сосудистой и пищеварительной систем, не отмечалось. Пациентка вела активный образ жизни, занималась лечебной физкультурой, родила здорового ребенка посредством кесарева сечения. Переломов, в т.ч. низкотравматических, не наблюдалось, наследственность в отношении переломов не отягощена. Из сопутствующих заболеваний к настоящему моменту выявлены гипертоническая болезнь и гиперлипидемия, по поводу которых пациентка получает антигипертензивную и гиполипидемическую терапию. В возрасте 43 лет была проведена экстирпация матки по поводу рака тела матки с сохранением придатков, и через 12 мес наступила менопауза в связи с полным угасанием функции яичников. В постменопаузе развился климактерический синдром тяжелого течения, с частыми приливами, которые беспокоят пациентку по настоящее время.
Болевой синдром в правой половине грудной клетки появился у пациентки в 49 лет, однако вплоть до 53 лет, когда по месту жительства был установлен с помощью рентгеновской денситометрии диагноз остеопороза, никакого лечения, кроме симптоматического, пациентка не получала. За последние 1,5 года получила 2 инфузии золедроновой кислоты с периодичностью 1 раз в год. Причиной обращения в ФГБУ «НМИЦ ТПМ» стала необходимость проведения контрольной денситометрии и возможной коррекции проводимого лечения.
На представленной рентгенограмме грудного и поясничного отделов позвоночника, проведенной в этом году, отмечается значительное искривление грудного отдела позвоночника вправо с углом сколиоза 91° и столь же выраженное искривление поясничного отдела позвоночника влево с углом сколиоза 82° (рис. 1). Помимо этого, имеется ротация грудных и поясничных позвонков влево 1–2 степени, о чем свидетельствует визуализация правых реберно-позвоночных сочленений на уровне III–IV ребер, обычно незаметных в прямой проекции, и теней остистых отростков поясничных позвонков, смещенных резко вправо от срединной линии. Таким образом, рентгенологически определяется искривление позвоночника не менее чем в двух плоскостях.

Рисунок 1. Рентгенография грудного и поясничного отделов позвоночника.
Угол сколиоза (в данном случае соответствует сегментарному углу,
т.е. отклонению одного сегмента позвоночника от оси другого, прилежащего)
составляет почти 82° в поясничном и 91° в грудном отделе,
что указывает на максимальную, 4-ю степень сколиоза
(по классификациям Чаклина и Кобба устанавливается при значениях более 60°).
Результаты физикального, лабораторного и инструментального исследования
При осмотре отмечались изменение осанки, деформация и укорочение грудной клетки с формированием заднего правостороннего реберно-позвоночного горба (рис. 2).

Рисунок 2. Внешний вид пациентки.
На втором изображении виден формирующийся
реберно-позвоночный горб (указан стрелкой).
На четвертом изображении схематично отображен
искривленный позвоночный столб, соответственно деформациям,
установленным в ходе рентгенографии (рис. 1).
При обследовании по месту жительства и оценке факторов риска остеопороза были исключены почти все заболевания и состояния, приводящие к снижению костной массы (гиперпаратиреоз, гиперкортицизм, тиреотоксикоз, сахарный диабет 1 типа, ревматоидный артрит и другие системные заболевания соединительной ткани, почечная недостаточность, мальабсорбция, прием глюкокортикоидов и т.п.). При биохимическом исследовании сыворотки крови показатели фосфорно-кальциевого обмена и костного метаболизма были в пределах нормальных значений; маркеры костного ремоделирования были снижены (Табл. 1).
Таблица 1. Показатели фосфорно-кальциевого обмена
и маркеры костного ремоделирования
(спустя 17 мес после первой инфузии золедроновой кислоты)
|
Показатель |
Значение |
Норма |
|
Кальций общий, ммоль/л |
2,32 |
2,10–2,55 |
|
Фосфор, ммоль/л |
1,17 |
0,74–1,52 |
|
Щелочная фосфатаза, Ед/л |
86 |
40–150 |
|
Креатинин, мкмоль/л |
70 |
49–90 |
|
СКФ по EPI, мл/мин/1,73 м² |
89 |
>60 |
|
Паратгормон, пмоль/л |
4,22 |
1,6–6,9 |
|
25(OH)-витамин D, нг/мл |
38 |
30–100 |
|
Остеокальцин, нг/мл |
7↓ |
15–46 |
|
С-концевой телопептид коллагена 1 типа (CTx), нг/мл |
0,088* |
<1,008 |
Примечание. СКФ — скорость клубочковой фильтрации.
*При значениях <0,1 нг/мл — низконормальный,
свидетельствует об угнетении костной резорбции.
Оценка риска перелома с помощью Калькулятора FRAX® во время приема была бы некорректна, поскольку пациентка уже получает антиостеопоротическую терапию.
Была проведена двухэнергетическая рентгеновская абсорбциометрия поясничного отдела позвоночника и проксимального отдела бедренной кости, которая, с одной стороны, дала однозначный ответ на вопрос, сохраняется ли у пациентки остеопороз: значение -3,2 SD по Т-критерию в поясничных позвонках (L1–L4), безусловно, соответствует остеопорозу. С другой стороны, в процессе проведения исследования возникли затруднения технического характера, связанные с нарушением осанки пациентки, которые непосредственно влияют на результат исследования. На рис. 3 представлено денситометрическое изображение поясничного отдела позвоночника пациентки, полученное нами: обращает на себя внимание, что исходно граница зоны интереса по левому краю позвоночника была проведена медиальнее, с исключением не менее 30% площади тел L1–L4, в связи с чем потребовалось вмешательство оператора. После ручной коррекции МПК в поясничных позвонках составила уже -4,8 SD. Подобное расхождение в показателях до и после коррекции потребовало верификации с помощью денситометрии бедренной кости и предплечья, но она также не позволила однозначно подтвердить диагноз остеопороза, поскольку продемонстрировала снижение МПК в шейке бедра до -1,7 SD, а в дистальной трети лучевой кости — до -2,0 SD по Т-критерию (остеопения в обоих отделах).
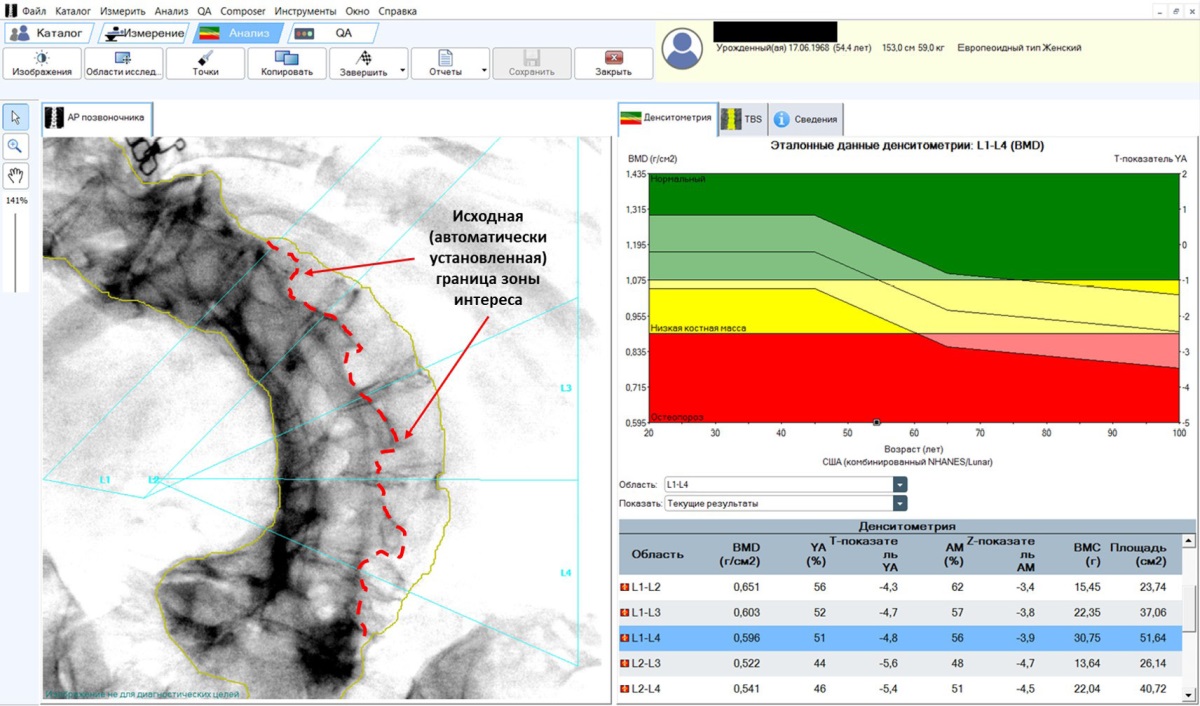
Рисунок 3. Денситометрическое изображение
поясничного отдела позвоночника.
Красным пунктиром указана исходная граница зоны интереса
в поясничных позвонках по их левому
(противоположному углу сколиотической деформации) краю;
сплошной линией песочного цвета отмечены окончательные границы
зоны интереса (после ручной коррекции оператором).
Таким образом, возникают следующие затруднения при диагностике: количество мягких тканей по обе стороны от позвоночника неодинаково, центрировать и выпрямить его невозможно; остеопороз в шейке бедренной кости не выявлен. Поэтому пришлось прибегнуть к оценке дополнительных параметров (трабекулярный костный индекс (TBS), интенсивность костного ремоделирования — исследование маркеров костного обмена) для уточнения тактики ведения пациентки.
Трабекулярный костный индекс составил 1,173 (норма >1,310), что соответствует выраженной деградации костной микроархитектоники [14]. Однако самостоятельного значения трабекулярный костный индекс не имеет и включается в Калькулятор FRAX® для коррекции риска переломов, но как независимый критерий диагностики остеопороза расцениваться не может. Тем не менее этот показатель был рассчитан для уточнения состояния трабекулярной костной ткани, т.к. ранее была показана его меньшая зависимость от дегенеративных изменений позвонков по сравнению с МПК [15], и наличие дополнительной информации о качестве трабекулярной костной ткани в рассматриваемом клиническом случае немаловажно.
Дифференциальная диагностика
На основании клинико-инструментальных данных был установлен диагноз:
Код по МКБ-10: М81.8.
Основной диагноз: Вторичный остеопороз вследствие ранней менопаузы без переломов. Снижение МПК по Т-критерию в L1–L4 до -4,8 SD, в шейке бедра до -1,7 SD.
Сопутствующие заболевания: Состояние после экстирпации матки по поводу рака тела матки в 2011 г. S-образный посттравматический кифосколиоз грудного и поясничного отделов позвоночника 4-й степени.
Так как другие причины остеопороза были исключены еще по месту жительства, необходимости в повторном проведении дифференциальной диагностики не было.
Лечение
В связи с подтверждением диагноза было решено продолжить антиостеопорозную терапию золедроновой кислотой в дозе 5 мг в/в капельно 1 раз в год на фоне постоянного приема колекальциферола 2000 МЕ ежедневно и препаратов кальция (500 мг элементарного кальция в сутки).
Исход и результаты последующего наблюдения
Пациентка остается под наблюдением, ее следующий визит ожидается ближайшим летом, и, возможно, тогда будет рассмотрен вопрос о целесообразности перевода ее на костно-анаболическую терапию.
ОБСУЖДЕНИЕ
Работ, посвященных проблеме сочетанного развития остеопороза и сколиоза или, точнее, нарушений минерализации костной ткани на фоне имеющейся сколиотической деформации, немного, и они не дают однозначного ответа на вопрос: может ли сколиоз послужить причиной развития остеопороза, и если да, то в течение какого времени? В связи с этим едва ли не любая публикация на данную тему представляет собой значительный интерес.
Для определения взаимосвязи сколиоза и остеопороза были проанализированы результаты рентгеновской денситометрии у 493 мужчин и 762 женщин из случайной выборки [16]. У женщин со сколиозом без сопутствующего остеохондроза и остеоартроза тазобедренных суставов МПК оказалась значимо ниже как в шейке бедренной кости (-4,68%; p<0,05), так и в проксимальном отделе бедра в целом (Total Hip) (-8,35%; p<0,05); в L1–L4, при аналогичном снижении МПК, статистической значимости выявлено не было. У мужчин без остеохондроза и остеоартроза тазобедренных суставов достоверных различий в МПК в любой локализации не обнаружено. При рассмотрении пациентов, имеющих артрозные изменения межпозвонковых и тазобедренных суставов, не установлено различий в МПК у мужчин со сколиозом и без него; у женщин со сколиозом МПК была значимо выше и в поясничном отделе позвоночника (+9,63%; p<0,01), и в Total Hip (+3,94%; p<0,05), чем без сколиоза. Стойкой связи между МПК и степенью сколиоза не наблюдалось ни у мужчин, ни у женщин вне зависимости от наличия остеохондроза.
Попытка оценить пригодность использования рентгеновской денситометрии у пациентов со сколиозом поясничного отдела позвоночника предпринята в исследовании I. Pappou и соавт. [17]. В нем 48 пациентам, готовящимся к хирургической коррекции сколиоза, проведены рентгенография поясничного отдела позвоночника в прямой проекции в положении стоя и денситометрия в проекции L1–L4. Угол Кобба составил 50,8±7° на рентгенограммах и 46,0±6,5° на денситометрических снимках, т.е. среднее расхождение между показателями — 4,8°, при этом степень корреляции была высокой (r=0,91, p<0,001). Такой результат сочтен удовлетворительным, и вторым этапом был осуществлен анализ медицинских карт и рентгенограмм 454 последовательно отобранных взрослых пациентов (средний возраст — 69,43 года, возрастной интервал — от 30 до 100 лет; 97,79% из них — женщины), обследованных в центре остеопороза (МПК измерена не только в поясничных позвонках, но и в бедренной кости). За верифицированный диагноз сколиоза принята величина угла Кобба >7°; при анализе учитывалось наличие сколиоза с детского возраста. В данной когорте сильная корреляция между значениями угла Кобба на рентгенограммах и денситометрических изображениях подтверждалась. Распространенность сколиоза составила 9,47% (n=43). Остеопороз чаще выявлялся у более пожилых лиц, вне зависимости от наличия сколиоза. Из-за деформации позвонков на фоне сколиоза значения МПК в поясничном отделе позвоночника у таких пациентов завышались, что вызывало значительное расхождение (ΔМПК) между результатами в L1–L4 и в бедренной кости, достигавшее 30% при угле Кобба 43° (при угле <22,5° и >43° отмечалась обратная тенденция — к уменьшению этого расхождения). Установлена была положительная корреляция величины этого расхождения с возрастом (r=0,427, p<0,005). Иными словами, у более пожилых пациентов ΔМПК позвоночник-бедро может не уменьшаться при нарастании сколиотической деформации позвоночного столба, и самой вероятной причиной этого могут служить дегенеративные изменения позвонков, прежде всего вследствие остеохондроза и спондилеза, которые приводят к завышению показателей МПК независимо от наличия сколиоза. Также были сделаны еще два интересных наблюдения: во-первых, выраженность остеопороза не продемонстрировала значимой связи со степенью сколиотической деформации, последняя коррелировала лишь с уже упомянутой разностью (Δ) показателей МПК в L1–L4 и шейке бедра; во-вторых, у пациентов с выявленным сколиозом МПК в бедренной кости была значимо ниже, чем у не имевших сколиоза (p<0,0001), часто достигая остеопоротических значений; следовательно, измерение МПК в шейке бедра имеет у пациентов со сколиозом ключевое значение для определения дальнейшей тактики ведения.
При делении на подгруппы с ПИС (Подгруппа 1; n=23) и развившимся de novo, во взрослом возрасте (Подгруппа 2; n=20), статистически значимое возрастание разности (Δ) МПК позвоночник-бедро с возрастом наблюдалось только в Подгруппе 2 (r=0,479, p=0,033). Любопытно, что в Подгруппе 1 МПК в поясничном отделе позвоночника отрицательно коррелировала с возрастом пациентов (r=-0,373, p=0,079), а в Подгруппе 2 — наоборот, положительно (r=0,429, p=0,059), хотя статистическая значимость не достигалась в обоих случаях. На основании этой находки можно выдвинуть предположение, что дегенеративные изменения позвонков и связочного аппарата позвоночника, как правило, уже имеющиеся у пациентов со сколиозом взрослого возраста к моменту начала заболевания и прогрессирующие с течением времени, приводят к возрастанию неинформативности получаемых при денситометрии результатов. У пациентов же с ПИС показатели МПК в поясничных позвонках могут сохранять достоверность и иметь значение для мониторинга содержания минерального компонента в костной ткани, поскольку они демонстрируют тенденцию к снижению в пожилом возрасте, как и у лиц без сколиоза. Разумеется, данная гипотеза нуждается в подтверждении на бóльших выборках.
Сходная работа, в которой исследовались ассоциации между степенью искривления позвоночника и МПК у женщин в пре- и постменопаузе, проведена А. Pavlovic и соавт. [18]. Рассмотрены данные, полученные у 242 женщин (104 в пременопаузе, 138 в постменопаузе) в возрасте от 18 до 60 лет. Наличие постменопаузального статуса обусловливало менее сильную отрицательную корреляцию между МПК в L1–L4 и шейке бедра и степенью искривления как в грудном, так и в поясничном отделах, однако статистически значимых различий между подгруппами выявлено все же не было: в подгруппе с женщинами в пременопаузе r в пределах от -0,344 до -0,525 (p<0,001), в подгруппе с женщинами в постменопаузе r в пределах от -0,288 до -0,397 (p<0,01). Важным результатом стало обнаружение у женщин в пременопаузе с грудным гиперкифозом >4 см от нормы повышенного риска снижения МПК по сравнению с такими же женщинами, но с гиперкифозом <4 см: отношение шансов (ОШ)=3,982 (95% ДИ=1,206; 13,144); после поправки на возраст, рост и массу тела ОШ=3,605 (95% ДИ=1,020; 12,739). Сходные результаты получены и у женщин в постменопаузе, однако после поправки на упомянутые ковариаты статистическая значимость была утрачена. Особенностью исследования явилось то, что в качестве патологического искривления рассматривались гиперкифоз и гиперлордоз в грудном и поясничном отделах позвоночника соответственно, а не сколиотическая деформация, поэтому выводы, сформулированные в этой работе, не применимы в полной мере к описанному нами клиническому случаю.
В целом взаимосвязь между развитием остеопороза и сколиоза имеет достаточно много подтверждений. Однако все упомянутые исследования являются одномоментными либо ретроспективными и проведены на малых или средних выборках; кроме того, объектом изучения редко становились только женщины в постменопаузе или мужчины старше 50 лет. Наконец, факт влияния остеопороза и сопутствующего нарушения фосфорно-кальциевого обмена на развитие и прогрессирование сколиоза имеет хорошую доказательную базу, в то время как обратное воздействие остается практически неизученным.
Особенностями данного клинического случая являются слабо выраженный болевой синдром, длительное его отсутствие и функциональная сохранность внутренних органов, несмотря на выраженную деформацию позвоночника и грудной клетки, что свидетельствует о больших адаптационных возможностях организма. Однако незначительная травма или спонтанный перелом позвонка, если допустить, что у пациентки тяжелый остеопороз позвоночника, могут привести к непоправимым последствиям — развитию неврологических нарушений и инвалидизации больной.
Согласно правилам укладки пациента на ложе денситометрического аппарата, проводится центрирование позвоночника по срединной линии для достижения одинакового количества рентгенонегативных мягких тканей по обе стороны от позвоночника. В данном случае эти условия не могли быть выполнены в полной мере, что чревато автоматической коррекцией количества мягких тканей с той стороны, где их меньше, за счет костной ткани. Это обязательно следует учитывать, так как при сколиозе всегда происходит разрежение костной ткани со стороны, противоположной вершине угла сколиотической деформации, и оно может быть столь значительным, что едва определяется боковая граница позвонков. В такой ситуации оператору приходится прибегать к указанию границ позвонков вручную, из-за чего неизбежно возникает вопрос о достоверности полученных данных.
Исходные ограничения метода рентгеновской денситометрии не позволяют корректно выполнить измерение МПК при выраженных дегенеративных изменениях позвоночника. Вне зависимости от действий оператора показатели МПК вызывали бы сомнения: либо из-за автоматического исключения из расчета участков тел позвонков по упомянутым ранее причинам, либо вследствие вмешательства оператора, внесшего в итоговый результат элемент субъективности. Так или иначе, обычный алгоритм диагностики остеопороза нарушается. Дополнительную сложность создает отсутствие каких-либо факторов риска развития остеопороза, за исключением ранней менопаузы, и отсутствие низкотравматических переломов, позволяющих устанавливать диагноз остеопороза без лучевых методов обследования. Если следовать алгоритму диагностики [19], необходимо рассчитать 10-летнюю вероятность низкотравматических переломов с помощью Калькулятора FRAX® еще до проведения денситометрии и назначения антирезорбтивной терапии. При ее расчете на момент начала лечения 1,5 года назад риск составил 9,0% для основных низкотравматических переломов и 0,8% для перелома бедренной кости, что ниже порога терапевтического вмешательства. В то же время полученный показатель риска переломов находился в «оранжевой» зоне, т.е. в зоне неопределенности, когда для уточнения риска требуется проведение рентгеновской денситометрии (рис. 4). Таким образом, единственной причиной необходимости назначения (в нашем случае — продолжения) терапии остеопороза является сам факт его наличия, и тактика ведения основывается прежде всего на результатах денситометрии, которые, как уже упоминалось, не могут считаться абсолютно достоверными.
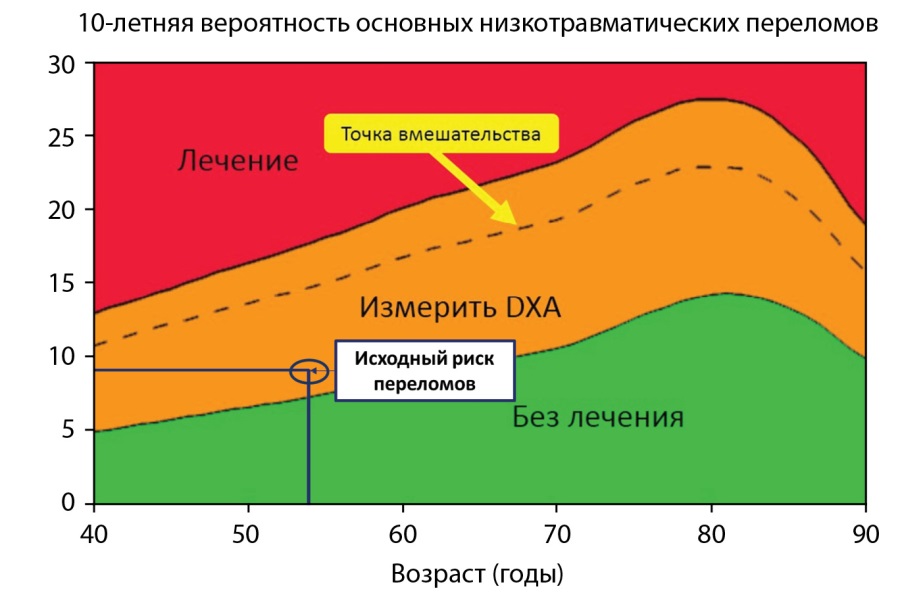
Рисунок 4. Исходный риск основных низкотравматических переломов
по Калькулятору FRAX®.
Согласно алгоритму диагностики, требуется проведение
рентгеновской остеоденситометрии для уточнения риска переломов.
В таких условиях возникла необходимость в получении дополнительных данных, позволяющих уточнить обоснованность антирезорбтивной терапии. К сожалению, все оцененные параметры не внесли ясности в тактику ведения пациентки. К трабекулярному костному индексу в полной мере могут быть отнесены те ограничения, о которых было упомянуто в отношении МПК в поясничных позвонках, т.е. этот показатель также прямо зависит от точности указания боковых границ позвонков, хотя, как уже отмечалось, трабекулярный костный индекс, в отличие от МПК, значительно меньше зависит от выраженности дегенеративных изменений в позвонках [15]. Маркеры костного ремоделирования могли бы дать ценную информацию о состоянии костного обмена, но лишь до начала антирезорбтивной терапии, однако их исследование не было своевременно выполнено. На данный момент угнетение маркеров костного ремоделирования свидетельствует о сохраняющемся эффекте золедроновой кислоты. Наконец, если бы было допустимо произвести перерасчет риска низкотравматических переломов с помощью Калькулятора FRAX® с учетом полученной информации по МПК и TBS, он показал бы результаты, мало чем отличающиеся от прежних: риск основных переломов — 12%, в бедренной кости — 1,3%, что все еще не превышает порога терапевтического вмешательства (рис. 5). Но для расчета FRAX® используется МПК в шейке бедра, которая в рассматриваемом случае соответствует остеопении, следовательно, риск основных переломов мог бы быть занижен даже после гипотетического пересчета.

Рисунок 5. 10-летний риск основных низкотравматических переломов
по Калькулятору FRAX® до и после гипотетической поправки
на трабекулярный костный индекс.
Как можно видеть, пороговое значение риска переломов,
необходимое для инициации терапии — порядка 15%, — у пациентки
не было бы достигнуто и после внесения поправки на TBS.
В конечном итоге решающим фактором стало опасение, что в случае минимальной травмы позвоночника могут развиться множественные компрессионные переломы тел грудных и поясничных позвонков, а затем, как следствие — тяжелые необратимые неврологические осложнения. Кроме того, при сколиозе, особенно выраженном, происходит не только разрежение трабекулярной костной ткани со стороны, противоположной вершине угла сколиоза, но и ее значительное уплотнение со стороны самого угла сколиоза. Это явление несколько нивелирует искажение показателей МПК, поэтому полностью отрицать наличие остеопороза в данном случае было бы неверно. Эти рассуждения и послужили основанием для продолжения лечения золедроновой кислотой.
В качестве неких рекомендаций общего характера у пациентов со сколиозом поясничного отдела позвоночника III–IV степени предлагается использовать результаты измерения МПК в L1–L4 в том случае, если, по мнению рентгенолога, имеются хотя бы два позвонка, не подверженных значительным деформациям и/или дегенеративным изменениям вследствие сопутствующего спондилеза. Если это невозможно, то следует ориентироваться на МПК в бедренной кости (при необходимости — в обеих) и в костях предплечья. Обязателен расчет 10-летней вероятности низкотравматических переломов по Калькулятору FRAX® с внесением значений МПК в шейке бедра и (при наличии) TBS. Желательно учитывать также и уровень маркеров костного ремоделирования (остеокальцина, C-концевого телопептида коллагена 1 типа, P1NP, костноспецифической щелочной фосфатазы). Иначе говоря, представляется целесообразным использовать весь имеющийся диагностический арсенал. В случае, подобном описанному нами, когда все задействованные инструменты не дали точного ответа на вопрос о необходимости продолжения антирезорбтивной терапии, предполагается выработка консенсусного решения всеми заинтересованными лицами (ревматологи, эндокринологи, рентгенологи). В будущем, возможно, станет более доступным и использование перспективных методик оценки МПК, таких как количественная компьютерная томография (КТ-денситометрия) и радиочастотная эхографическая мультиспектрометрия (REMS) — разумеется, после валидизации этих методов в сравнении с рентгеновской денситометрией.
ЗАКЛЮЧЕНИЕ
Представленный клинический случай иллюстрирует сложности ведения пациентов с остеопорозом, которые могут возникать даже при следовании общепринятым диагностическим алгоритмам. Описанная ситуация сложна тем, что единственный метод, позволяющий установить диагноз данной пациентке и, самое главное, принять решение о назначении лечения, в силу оператор-независимых ограничений оказался не в состоянии предоставить клиницистам достоверные данные. Поэтому в подобных случаях, относительно которых нет четких указаний в клинических рекомендациях, необходимо задействовать клиническое мышление и ориентироваться не только на соответствие алгоритмам диагностики и лечения, но и на целесообразность принимаемых решений и их возможные последствия.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Источники финансирования. Работа выполнена по инициативе авторов без привлечения финансирования.
Конфликт интересов. Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Участие авторов. Цориев Т.Т. — сбор анамнеза, анализ полученных денситометрических изображений и проведение дополнительных расчетов (трабекулярный костный индекс — TBS) по результатам стандартного денситометрического исследования, написание основной части статьи, формирование окончательного варианта текста статьи после внесенных соавторами правок; Скрипникова И.А. — предложение темы клинического случая, сбор анамнеза, окончательное редактирование текста статьи перед подачей в редакцию журнала; Косматова О.В. — подготовка обзорной части статьи, промежуточное редактирование текста статьи перед подачей в редакцию журнала; Колчина М.А. — назначение лабораторного дообследования и анализ полученных результатов.
Все авторы одобрили финальную версию статьи перед публикацией, выразили согласие нести ответственность за все аспекты работы, подразумевающую надлежащее изучение и решение вопросов, связанных с точностью или добросовестностью любой части работы.
Согласие пациента. Пациентка добровольно подписала информированное согласие на публикацию персональной медицинской информации в обезличенной форме в журнале «Остеопороз и остеопатии».
Благодарности. Коллектив авторов выражает благодарность Былинкиной Елене Станиславовне, врачу-рентгенологу отдела профилактики остеопороза и коморбидных состояний ФГБУ «НМИЦ ТПМ» Минздрава России, за техническую помощь при проведении денситометрического исследования.
Список литературы
1. Сампиев М.Т., Лака A.A., Балашов С.П., и др. Хирургическое лечение сколиоза взрослых с применением эндокорректора LSZ-3 // Вестник Российского научного центра рентгенорадиологии Минздравсоцразвития России. — 2012. — Т. 1. — №12. — С. 9.
2. Schwab F, Benchick el-Fegoun A, Gamez L, et al. A Lumbar classification of scoliosis in the adult patient: preliminary approach. Spine. 2005;30(14):1670-1673. doi: https://doi.org/10.1097/01.brs.0000170293.81234.f0
3. Автандилов А.Г., Неманова Д.И., Кулешов А.А. Состояние кардиореспираторной системы у подростков с различной степенью сколиоза. В кн.: Материалы Международного симпозиума «Адаптация различных систем организма при сколиотической деформации позвоночника. Методы лечения». М.: 2003. С. 8-10.
4. Казьмин А.И., Стоков Л.Д. Сравнительная оценка различных методов лечения сколиоза // Ортопедия, травматология и протезирование. — 1981. — №2. — С. 1-6.
5. Скиндер Л.А., Герасевич А.Н., Полякова Т.Д., Панкова М.Д. Физическая реабилитация детей с нарушением осанки и сколиозом: Учебно-методическое пособие. Брест: БрГУ; 2012.
6. Чаклин В.Д., Абальмасова Е.А. Сколиоз и кифозы. М.: Медицина; 1973.
7. Kebaish KM. Degenerative (De Novo) Adult Scoliosis. Semin Spine Surg. 2009;21(1):7-15. doi: https://doi.org/10.1053/j.semss.2008.11.002
8. Зейналов Ю.Л., Дьячкова Г.В., Бурцев А.В., и др. Минеральный и костный метаболизм у больных идиопатическим сколиозом в зависимости от величины деформации // Инновационная медицина Кубани. — 2022. — №2. — С. 51-58. doi: https://doi.org/10.35401/2541-9897-2022-25-2-51-58
9. Бахтина Е.Н., Родионова С.С., Кулешов А.А., Колесов С.В. Особенности костного метаболизма у больных с идиопатическим сколиозом (предварительное сообщение). Остеопороз и остеопатии. — 2016. — Т. 19. — №2. — С. 71. doi: https://doi.org/10.14341/osteo2016271-71
10. Balioglu MB, Aydin C, Kargin D, et al. Vitamin-D measurement in patients with adolescent idiopathic scoliosis. J Pediatr Orthop B. 2017;26(1):48-52. doi: https://doi.org/10.1097/BPB.0000000000000320
11. Копылов В.С., Сороковиков В.А., Потапов В.Э., и др. Денситометрия при выраженных формах сколиотической деформации позвоночника // Медицинская визуализация. — 2008. — №5. — С. 117-119.
12. Бахтина Е.Н., Родионова С.С., Кулешов А.А., Колесов С.В. Особенности костного метаболизма у больных с идиопатическим сколиозом (предварительное сообщение) // Остеопороз и остеопатии. — 2016. — Т. 19. — №2. — С. 71. doi: https://doi.org/10.14341/osteo2016271-71
13. Зейналов Ю.Л., Дьячкова Г.В., Сутягин И.В., и др. Показатели кальциевого обмена и маркеры костеобразования у больных идиопатическим сколиозом в зависимости от возраста // Забайкальский медицинский вестник. — 2021. — Т. 19. — №2. — С. 47-55. doi: https://doi.org/10.52485/19986173_2021_2_47
14. McCloskey EV, Odén A, Harvey NC, et al. A meta-analysis of trabecular bone score in fracture risk prediction and its relationship to FRAX®. J Bone Miner Res. 2016;31(5):940-948. doi: https://doi.org/10.1002/jbmr.2734
15. Hayden AC, Binkley N, Krueger D, et al. Effect of degeneration on bone mineral density, trabecular bone score and CT Hounsfield unit measurements in a spine surgery patient population. Osteoporos Int. 2022;33(8):1775-1782. doi: https://doi.org/10.1007/s00198-022-06407-w.
16. Jaovisidha S, Kim JK, Sartoris DJ, et al. Scoliosis in elderly and age-related bone loss: a population-based study. J Clin Densitom. 1998;1(3):227-233. doi: https://doi.org/10.1385/jcd:1:3:227
17. Pappou IP, Girardi FP, Sandhu HS, et al. Discordantly high spinal bone mineral density values in patients with adult lumbar scoliosis. Spine. 2006;31(14):1614-1620. doi: https://doi.org/10.1097/01.brs.0000222030.32171.5f
18. Pavlovic A, Nichols DL, Sanborn CF, Dimarco NM. Relationship of thoracic kyphosis and lumbar lordosis to bone mineral density in women. Osteoporos Int. 2013;24(8):2269-2273. doi: https://doi.org/10.1007/s00198-013-2296-7
19. Белая Ж.Е., Белова К.Ю., Бирюкова Е.В., и др. Федеральные клинические рекомендации по диагностике, лечению и профилактике остеопороза // Остеопороз и остеопатии. — 2021. — Т. 24. — №2. — С. 4-47. doi: https://doi.org/10.14341/osteo12930.
Об авторах
Т. Т. ЦориевРоссия
Цориев Тимур Тамерланович - кандидат медицинских наук, научный сотрудник отдела профилактики остеопороза и коморбидных состояний.
101990, Москва, Петроверигский пер., 10, стр. 3
Scopus Author ID: 56976386100
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
И. А. Скрипникова
Россия
Скрипникова Ирина Анатольевна – доктор медицинских наук, руководитель отдела профилактики остеопороза и коморбидных состояний.
101990, Москва, Петроверигский пер., 10, стр. 3
Scopus Author ID: 6602554529
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
О. В. Косматова
Россия
Косматова Ольга Владимировна – кандидат медицинских наук, научный сотрудник отдела профилактики остеопороза и коморбидных состояний.
101990, Москва, Петроверигский пер., 10, стр. 3
Scopus Author ID: 57201131523
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
М. А. Колчина
Россия
Колчина Мария Александровна - младший научный сотрудник отдела профилактики остеопороза и коморбидных состояний.
101990, Москва, Петроверигский пер., 10, стр. 3
Scopus Author ID: 57218699913
Конфликт интересов:
Авторы декларируют отсутствие явных и потенциальных конфликтов интересов, связанных с содержанием настоящей статьи.
Дополнительные файлы
|
|
1. Рисунок 1. Рентгенография грудного и поясничного отделов позвоночника. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(270KB)
|
Метаданные ▾ | |
|
|
2. Рисунок 2. Внешний вид пациентки. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(305KB)
|
Метаданные ▾ | |
|
|
3. Рисунок 3. Денситометрическое изображение поясничного отдела позвоночника. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(361KB)
|
Метаданные ▾ | |
|
|
4. Рисунок 4. Исходный риск основных низкотравматических переломов по Калькулятору FRAX®. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(163KB)
|
Метаданные ▾ | |
|
|
5. Рисунок 5. 10-летний риск основных низкотравматических переломов по Калькулятору FRAX® до и после гипотетической поправки на трабекулярный костный индекс. | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Посмотреть
(168KB)
|
Метаданные ▾ | |
Рецензия
Для цитирования:
Цориев Т.Т., Скрипникова И.А., Косматова О.В., Колчина М.А. Трудности диагностики и определения тактики лечения остеопороза при тяжелом сколиозе позвоночника. Остеопороз и остеопатии. 2023;26(2):28-36. https://doi.org/10.14341/osteo13132
For citation:
Tsoriev T.T., Skripnikova I.A., Kosmatova O.V., Kolchina M.A. The difficulties of diagnosing and determining the tactics of treating osteoporosis in severe spinal scoliosis case. Osteoporosis and Bone Diseases. 2023;26(2):28-36. (In Russ.) https://doi.org/10.14341/osteo13132

Контент доступен под лицензией Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License (CC BY-NC-ND 4.0).






































